Определение пульсации периферических артерий на верхних и нижних конечностях
· Цель освоения:овладение навыками клинического обследования больного.
· Необходимое оснащение: тренажер для определения пульсации сосудов.
· Алгоритм выполнения навыка:
1. Определение пульсации артерий производится указательным и средним пальцами в следующих местах:
1) на лучевой артерии – по ладонной поверхности лучевой стороны предплечья, на 2-3 см выше лучезапястного сустава;
2) на плечевой артерии – кнутри от двуглавой мышцы;
3) на бедренной артерии – ниже пупартовой связки, на 1,5-2 см кнутри от её середины;
4) на подколенной артерии – в области подколенной ямки при положении больного на животе и согнутой в коленном суставе конечности под углом 120о;
5) на задней большеберцовой артерии – между задненижним краем внутренней лодыжки и ахилловым сухожилием;
6) на тыльной артерии стопы – по линии, проведенной между I и II пальцами к голеностопному суставу;
7) на височной артерии – на 1 см кпереди от козелка ушной раковины;
8) на сонной артерии – латеральнее щитовидного хряща, в борозде между трахеей и грудинно-ключично-сосцевидной мышцей, в положении разгибания шеи.
2. Не следует сильно прижимать артерию пальцами, так как под давлением пульсовая волна может исчезнуть.

Рис. 2. Определение пульсации периферических артерий
studopedia.ru
/ Классические методы исследования сосудов
2КЛАССИЧЕСКИЕ МЕТОДЫ ИССЛЕДОВАНИЯ СОСУДОВ
2Н.П.Шилкина
Ярославская государственная медицинская академия
Современная медицина располагает широким арсеналом методов иссле-
дования сосудов, включая традиционные способы, инвазивные и неинвазив-
ные методы , а также дуплексно-триплексное ангиосканирование.
Безусловный переворот в диагностике произвели ультразвуковые ме-
тоды диагностики сосудистых поражений, но не потеряли своей ценности и
традиционные способы определения патологии сосудов разного калибра,
начиная от аорты и её крупных ветвей до сосудов микроциркуляторного
русла.
Традиции отечественной школы интернистов предполагают использова-
ние 2 метода расспроса 0, основоположниками которого в России считают
Г.А.Захарьина, С.П.Боткина, А.А.Остроумова.
Основные 2жалобы 0 больных при поражении сосудов включают : боли
различной локализации и интенсивности, онемение, похолодание, зябкость
и парестезии дистальных отделов конечностей, чувство тяжести и распи-
рания в конечности после стояния или физической нагрузки, появление
отёков, кожного зуда, снижение мышечной силы, судороги, изменение ок-
раски кожных покровов в виде побледнения, синюшности или покраснения,
головокружение, шаткость походки. Может иметь место симптом "переме-
жающейся хромоты" ( 2claudicatio intermittens 0) или симптом Эрба
(W.H.Erb, немецкий врач), когда при ходьбе возникают боли в икроножных
мышцах, заставляющие больного периодически останавливаться.Впервые он
был описан ветеринарными врачами у лошадей, затем у лиц невротического
склада, а Шарко (J.M.Charcot, французский врач) считал его признаком
атеросклероза.
При болезни и синдроме Рейно (M.Raynaud, французский врач) боль-
ные жалуются на внезапное онемение пальцев или их дистальных отделов
(симптом "мёртвого пальца"), а также жжение и ломящие боли. После фазы
ишемии, когда пальцы становятся холодными,алебастрово-белыми, наступа-
ет фаза реактивной гиперемии и затем цианоза.
Болевые ощущения при поражении сосудов связаны, как правило, с
ишемией соответствующего сосудистого региона и вовлечением нервных
пучков. Боль в области рукоятки грудины встречается при аорталгии.
- 2 -
Резкие, интенсивные боли, начинающиеся внезапно, характерны для
тромбоза артериального ствола, при эмболии боли быстро прогрессируют,
причём больной может указать часы, и даже минуты заболевания. Сильные,
иногда невыносимые боли с широкой иррадиацией, сопровождающиеся резкой
слабостью, удушьем, судорогами и симптомами болевого шока имеют место
при разрыве аорты или крупного магистрального сосуда.
Грубый гортанный кашель, одышка. потеря голоса встречаются при
раздражении или сдавлении аневризмой аорты n.vagus и n.reccurens. Дис-
фагия сопровождает сдавление верхней полой вены.
Кровавая рвота ( haematemesis ) и дегтеобразный стул ( melaena,
melas - чёрный ) характерны для вовлечения в процесс желудочных и бры-
жеечных артерий. Боли в животе после обильной еды, запоры, метеоризм
типичны для атеросклероза мезентериальных артерий. Приступы болей сжи-
мающего или распирающего характера в брюшной полости с иррадиацией в
разных направлениях характерны для angina abdominalis.
Устанавливают зависимость жалоб от положения тела больного, вре-
мени года, выясняют их связь с общими заболеваниями, травмой, беремен-
ностью, операциями. Определяют последовательность и время появления
каждой жалобы.
2При сборе анамнеза 0 обращают особое внимание на профессиональные и
бытовые вредности : обморожение, частые охлаждения конечностей, куре-
ние.
2Осмотр и пальпация 0 сосудов позволяют в норме обнаружить пульс на
всех крупных артериях (артериальный пульс), а в отдельных случаях ви-
зуально выявить и пульсацию яремных вен , то-есть венный пульс. В ред-
ких случаях определяется артериолярный пульс.
Исследование артерий начинают с 2 осмотра 0 области шеи. В норме ви-
димая пульсация сонных артерий может отсутствовать или быть умеренной
у худощавых лиц. Пульсация сонных артерий становится видимой при физи-
ческой нагрузке, а также при заболеваниях, сопровождающихся увеличени-
ем ударного обёма крови : при тиреотоксикозе, анемиях, лихорадочных
состояниях. Выраженная пульсация сонных артерий называется "пляска
каротид", что является патогномоничным признаком недостаточности аор-
тального клапана, при котором отмечается резкое колебание артериально-
го давления с связи с наличием регургитации крови в диастолу. Симптом
был описан Траубе (L.Traube, немецкий врач). Пульсация может отмечать-
ся также на подключичных, плечевых, иногда лучевых, подколенных арте-
риях. Может быть заметна пульсация на мягком нёбе, язычке, пульсатор-
- 3 -
ное сужение и расширение зрачков. Иногда одновременно с пульсацией ар-
терий наблюдается ритмичное покачивание головы - симптом Мюссе (Mus-
set - французский поэт, имеющий порок сердца - недостаточность аор-
тального клапана) или свободной ноги, если положить ногу на ногу
("пульсирующий человек"). Количество сокращений сердца иногда можно
сосчитать по звукам сотрясающейся кровати (В.Ф.Зеленин).
У лиц астенического телосложения иногда видна пульсация в яремной
ямке (ретростернальная пульсация), вызванная прохождением пульсовой
волны по дуге аорты. В патологии видимая на глаз ретростернальная
пульсация или наличие эластической пульсирующей при пальпации опухоли
во 2-3 межреберье справа наблюдается при выраженном удлиннении или
расширении аорты, особенно при аневризме восходящей аорты. При сифили-
тической аневризме аорты могут истончаться ткани передней грудной
стенки, тогда пульсация определяется на значительной площади, прилежа-
щей к рукоятке грудины. При аневризме дистальной части дуги аорты или
проксимальной части нисходящей аорты отмечается симптом Оливера - Кар-
дарелли (W.S.Oliver, английский врач; A.Cardarelli, итальянский врач)-
смещение гортани вниз при каждой систоле сердца, видимое при запроки-
дывании головы больного и отведении щитовидного хряща вверх и влево. В
этих случаях может наблюдаться усиленная пульсация подключичной арте-
рии - симптом Трунечека (K.Trunecek - чешский врач), которая вследс-
твие снижения эластичности стенки аорты принимает более сильный, чем в
норме удар волны крови.
Видимая пульсация передней стенки живота, особенно в надчревной
области, так называемая эпигастральная пульсация, встречается при
аневризме аорты - симптом Корригена (D.J.Corrigan, ирландский врач).
Её следует отличать от сердечного толчка и истинной пульсации печени.
Если попросить больного вдохнуть и задержать дыхание, то аортальная
пульсация исчезает. Наличие пульсирующей опухоли в брюшной полости,
располагающейся несколько левее средней линии живота, на уровне пупка
или несколько ниже характерно для аневризмы брюшной аорты.
При аневризме аорты встречается анизокория и западение глазного
яблока вследствие сдавления симпатического ствола.
Расширенные, извитые и пульсирующие артерии грудной стенки харак-
терны для коарктации аорты. Видимая на глаз пульсация под кожей арте-
рии в виде зигзагообразных движений на ограниченном участке называется
" симптом червячка ", который имеет место при уплотнении стенки сосу-
да.
- 4 -
На шее можно отметить пульсацию яремных вен - венный пульс (pul-
sus venosus physiologicus), который характеризуется колебанием объёма
вен (набухание и спадение их) за время одного сердечного цикла, обус-
ловленное динамикой оттока крови в правое предсердие в разные фазы
систолы и диастолы. В норме во время систолы желудочков происходит
расширение артерий и спадение яремных вен, что расценивается как отри-
цательный венный пульс. В обычных условиях он мало заметен на глаз и
становится более отчётливым при набухании вен вследствие застоя в них
крови.
Если набухание яремных вен происходит одновременно с систолой же-
лудочков и появлением артериальной пульсовой волны, то диагностируют
патологический положительный венный пульс, типичный для недостаточнос-
ти трёхстворчатого клапана ( pulsus venosus pathologicus ). При данном
пороке обратная волна крови, поступающая во время систолы из правого
желудочка в правое предсердие, задерживает отток крови из вен, и вены
набухают одновременно с систолой желудочков. Данный феномен может наб-
людаться и при мерцательной аритмии с явлениями недостаточности крово-
обращения, когда систола предсердий практически отсутствует. При при-
жатии вены пальцем её пульсация ниже пальца продолжается, а выше паль-
ца вена не пульсирует. При вертикальном положении больного можно отме-
тить ритмичное отклонение головы назад, синхронное с видимой пульсаци-
ей набухших яремных вен - симптом Н.А.Виноградова . При этом пороке
отмечается пульсация печени. Выбрасывание во время систолы большого
количества крови из правого предсердия обуславливает систолическое
втяжение грудной клетки и рёбер за счёт быстрого падения внутригрудно-
го давления и одновременно систолическое набухание печени. Если поло-
жить одну руку над областью сердца, а другую - над печенью, то отмеча-
ется опускание одной руки и поднятие другой ("качательный феномен" или
" феномен качелей ").
За венный пульс могут быть ошибочно приняты передаточные колеба-
ния яремных вен, производимые пульсацией сонных артерий. В таких слу-
чаях рекомендуют прижатие яремной вены пальцем. При отрицательном вен-
ном пульсе пульсация периферического отрезка вены ( выше места прижа-
тия ) прекращается, а в случае передаточной пульсации отчётливо видны
колебания набухающего периферического отрезка вены.
Двустороннее расширение вен шеи, рук и верхней части грудной
клетки отмечается при сдавлении верхней полой вены опухолями, располо-
женными в средостении, загрудинным зобом, лимфоузлами, аневризмой, а
- 5 -
также при перикардитах. Наблюдаемый в этих случаях отёк шеи, нередко
головы, верхних конечностей и области лопаток даёт картину так называ-
емого "воротника Стокса" ( W.Stokes, ирландский врач ). Одностороннее
расширение вен и отёк на стороне поражения отмечается при сдавлении
плечеголовных вен.
Расширение вен на передней поверхности грудной клетки наблюдается
при констриктивных перикардитах. Расширенные и извилистые вены на пе-
редней поверхности живота вокруг пупка характеризуют синдром внутрипе-
чёночной портальной гипертензии при циррозе печени, что получило наз-
вание головы Медузы - caput Medusae (у мифического существа Медузы
Горгоны на голове вместо волос росли змеи ). При надпечёночной пор-
тальной гипертензии расширенные вены локализуются чаще по боковым
стенкам живота, на спине и нижних конечностях.
Осмотр конечностей проводится спереди и сзади, в положении боль-
ного стоя и лёжа. Проводится сравнение симметричных участков, отмеча-
ется их конфигурация, цвет кожных покровов, наличие пигментации и ги-
перемии, характер рисунка подкожных вен, расширение поверхностных вен,
их локализация и распространённость, а также наличие пульсирующих об-
разований по ходу сосудистых пучков. Сосудистая патология сопровожда-
ется нарушением 2трофики кожи 0 в виде её истончения, сухости, шелушения,
наличия трещин, фликтен (пузырьки на коже), изъязвлений, трофических
язв и регионарной пигментации (гемосидероз, пигментные пятна).
Изменяется и состояние 2дериватов кожи 0, при этом отмечается нару-
шение роста волос - гипотрихоз ( 2hypotrichosis 0) и ногтей - онихорексис
( 2onychorrhexis 0) - аномальная хрупкость ногтей и онихогрифоз ( 2onychog 0-
2ryphosis 0) - ногти в форме когтей хищной птицы - грифа. Следует обра-
щать внимание на разницу в окружности и объёме отдельных сегментов ко-
нечностей, на состояние венозной сети, наличие варикозно расширенных
вен.
2Окраска кожных покровов 0 даёт представление о состоянии кровообра-
щения. Цветовые оттенки кожи зависят от кровонаполнения её сосудов,
степени насыщения крови кислородом, от количества пигмента, состояния
венозного оттока и лимфообращения.У здорового человека кожа имеет
светло-розовый цвет. В положении стоя и лёжа цвет конечностей у здоро-
вого человека практически не меняется. Появление локализованной стой-
кой бледности кожи свидетельствует о выраженной регионарной недоста-
точности периферического артериального кровообращения. Данный феномен
чаще встречается в области тыла стопы при переходе больного из верти-
- 6 -
кального в горизонтальное положение. Резкое побледнение дистальных от-
делов конечности наблюдается при тромбозе или эмболии магистральной
артерии, причём эти изменения, как правило, располагаются на 15-20 см
ниже уровня артериальной окклюзии.
Нарушения периферического кровообращения могут сопровождаться и
другими изменениями окраски кожи в виде синюшности, мраморности, пок-
раснения,а также в виде их сочетаний. Багрово-синюшная окраска кожи в
положении стоя характеризует недостаточность венозного кровообращения.
Синюшный оттенок кожи при длительном пребывании в вертикальном положе-
нии наблюдается и у здоровых людей пожилого возраста. Цианоз и увели-
чение в объёме конечности типично для острого венозного тромбоза, при-
чём указанные изменения определяются начиная от уровня локализации
тромба в вене.
Изменения кожи позволяют судить о состоянии эффекторного звена
кровотока, что характеризуется наличием ливедо, телеангиоэктазий, со-
судистых звёздочек, петехиальной сыпи, акроцианоза.
На коже может отмечаться 2ливедо 0 (livedo - кожа мраморная). Мра-
морная окраска кожи характеризуется чередованием участков побледнения
и синюшности в виде пятен или в виде сетки (сетчатое ливедо - livedo
reticularis ) или наподобие ветвей дерева ( древовидное ливедо - live-
do racemosa). При эритроцианозе мраморность кожи усиливается от холо-
да, а также при длительном стоянии и уменьшается или исчезает в тепле
и в горизонтальном положении.
2Телеангиоэктазии 0 (teleangiectasia от греч. telos- конец, angeion
- сосуд и ectasis - расширение) - стойкие локальные расширения мелких
сосудов, главным образом капилляров. Имеют вид тёмно-красных или пур-
пурно-фиолетовых пятен различной величины, с неровной, реже гладкой
поверхностью. Пятна имеют неправильные очертания, слегка возвышаются
над уровнем кожи или слизистой оболочки, бледнеют при надавливании.
Паукообразные, иногда пульсирующие телеангиоэктазии называют "сосудис-
тыми звёздочками" или "сосудистыми паучками".
2Петехии 0 (petechia - пятно, сыпь) - точечные кровоизлияния, разно-
видность геморрагических пятен, возникающих на коже и слизистых
оболочках вследствие мельчайших капиллярных кровоизлияний. Петехии
имеют округлую форму, диаметром от 1 до 5 мм, при надавливании или
растягивании кожи не исчезают, образуются вследствие структурных изме-
нений сосудистой стенки, вплоть до развития тромбоза капилляров, а
также в результате её функциональных нарушений. Описан "симптом жгу-
- 7 -
та" или симптом Кончаловского-Румпеля-Лееде (М.П.Кончаловский; Th.Rum-
pel, немецкий врач; C.Leede, немецкий врач ) - появление петехий на
коже плеча и предплечья после непродолжительного сдавления плеча жгу-
том или резиновой манжеткой сфигмоманометра (при сохранении пульса на
лучевой артерии); наблюдается при повышенной проницаемости и ломкости
капилляров и прекапилляров.
2Акроцианоз 0 идиопатический или эссенциальный- синюшная окраска
дистальных частей тела, обусловленная расстройством тонуса перифери-
ческих венул при акротрофоневрозах. Термин ввёл Крог (A.Krogh, датский
физиолог ). Состояние эффекторного звена кровотока характеризует и ар-
териолярный пульс, о чём будет сказано ниже.
2Пальпация кровеносных сосудов 0. Пальпаторный метод исследования
позволяет оценить изменения температуры отдельных участков тела и про-
вести сравнение по симметричным сегментам, обнаружить патогномоничный
симптом некоторых сосудистых поражений (систоло-диастолическое дрожа-
ние при артериовенозном свище, наличие флебитов, пульсация межрёберных
артерий при коарктации аорты), определить и сравнить пульсацию артерий
на симметричных участках конечностей, оценить остояние стенки сосуда
(эластичность, резистентность, уплотнения ). Определяют тургор тканей,
наличие уплотнений и узелков по ходу сосудов, болезненные точки, лока-
лизацию и величину дефектов в апоневрозе, сравнивают температуру кожи
различных отделов одной и той же конечности и на симметричных участках
обеих конечностей.
Периодические колебания объёма сосудов, связанные с динамикой их
кровенаполнения и давления в них в течение одного сердечного цикла, а
также пальпаторное ощущение колебания стенки артерии, называется пуль-
сом ( 2 pulsus 0 - удар, толчок).
Учение о пульсе пришло к нам из глубокой древности, начиная с
трудов Гиппократа, затем Галена и позднее Парацельса. По пульсу пыта-
лись ставить диагноз, оценивать прогноз болезни и даже определять
судьбу человека.
Ощупывание пульса в каждом отдельном случае должно проводиться на
всех доступных для пальпации артериях , одновременно на обеих нижних и
обеих верхних конечностях. Следует отметить, что при отёчности тканей
или значительно выраженной подкожной жировой клетчатке определение
пульса затруднительно.
Происхождение артериального пульса связано с циклической деятель-
ностью сердца. В систолу в аорту выбрасывается определённый объём кро-
- 8 -
ви, что вызывает растяжение её начальной части и повышение в ней дав-
ления, которое во время диастолы снижается. Колебания давления обус-
лавливают возникновение в стенках артерий пульсовых волн, растягиваю-
щих и удлиняюших артериальные стенки. Таким образом, кардиальные фак-
торы, определяющие свойства пульса, следующие : величина ударного выб-
роса, наличие дефектов аортального клапана, уровень систолического и
диастолического артериального давления и состояние стенок аорты. Дан-
ные факторы обуславливают изменения свойств пульса во всех зонах арте-
риальной системы, доступных пальпации. Сосудистые факторы в виде суже-
ния сосуда, окклюзии, аневризмы, наличия коллатералей определяют изме-
нения пульса в отдельных регионах.
Цель исследования пульса состоит в оценке состояния центрального
аппарата гемодинамики и сердечно-сосудистой системы в целом, а также в
оценке состояния отдельных артериальных регионов.
Для пальпации доступен целый ряд артерий. Исследуют пульсацию 2 ви-
2сочной артерии 0, которая проецируется от виска к надбровной дуге.
В яремной ямке определяется пульсация 2дуги аорты 0, при этом можно
попросить больного немного наклонить голову вперёд и приподнять плечи
кверху и кпереди.
Ощупывание сонной артерии производят в 3 местах. Сразу над ключи-
цей, кнутри от грудино-ключично-сосцевидной мышцы пальпируется 2 общая
2сонная артерия 0, на уровне верхнего края гортани - 2бифуркация общей
2сонной артерии 0, за углом верхней челюсти пальпируется 2внутренняя сон-
2ная артерия 0. Пальпацию следует проводить осторожно с учётом каротидно-
го рефлекса.
2Подключичная артерия 0 определяется между ключицей и первым ребром
в надключичной ямке.
На верхней конечности доступны пальпации следующие магистральные
артерии. Исследование 2подкрыльцовой 0артерии проводится на дне подмы-
шечной впадины на головке плечевой кости после поднятия выпрямленной
руки в горизонтальное положение, по переднему краю роста волос или по
линии, разделяющей переднюю и среднюю треть ширины подмышечной ямки.
2Плечевая артерия 0 определяется во внутреннем жолобке плеча (sulcus
bicipitalis medialis) по медиальному краю двуглавой мышцы и непосредс-
твенно в локтевой ямке - у внутреннего края сухожилия Пирогова.
2Лучевая артерия 0 пальпируется в нижней трети ладонной поверхности
предплечья в середине лучевой борозды, между шиловидным отростком лу-
чевой кости и внутренним краем сухожилия плече - лучевой мышцы.
- 9 -
2Локтевая артерия 0 определяется на ладонной поверхности нижней тре-
ти предплечья на 2-3 см выше линии лучезапястного сустава.
При вялом брюшном прессе и тонкой брюшной стенке возможно прощу-
пать биение 2брюшной аорты 0 по срединной линии живота.
На животе можно пальпировать 2наружную подвздошную артерию 0 - выше
паховой складки по направлению к пупку.
На нижней конечности определяются пальпаторно следующие сосуды.
2Бедренная артерия 0- ниже паховой складки на 2 см кнутри от её се-
редины при выпрямленном бедре с небольшим поворотом его кнаружи.
2Подколенная артерия 0 пальпируется в глубине подколенной ямки при
согнутой в коленном суставе конечности.
2Передняя большеберцовая 0 - спереди над голеностопным суставом на
середине расстояния между лодыжками.
2Задняя большеберцовая 0 - в межмыщелковом жолобке между задне-ниж-
ним краем медиальной лодыжки и ахилловым сухожилием.
2Тыльная артерия стопы 0 пальпируется на середине линии, соединяющей
середину расстояния между медиальной и латеральной лодыжками и 1-ый
межпальцевой промежуток.
Оценка состояния центрального аппарата гемодинамики включает оп-
ределение пульсации магистральных артериальных стволов, которая харак-
теризуется как хорошая, ослабленная, перемежающаяся и отсутствие пуль-
сации.
На практике под названием "пульс" обычно понимают колебания стен-
ки лучевой артерии, которая наиболее доступна для ощупывания, ибо рас-
положена поверхностно, покрыта только поверхностной фасцией и кожей.
Следует положить большой палец на заднюю поверхность предплечья в этой
области и 3 пальца на место проекции артерии спереди. Нащупав артерию,
прижимают её к кости. Пальпируют одновременно пульс на правой и левой
руке. При этом пальцами ощущают пульсовую волну как толчок, движение
или увеличение объёма артерии.
При неотложных состояниях проводится пальпация сонных артерий.
Характеристика артериального пульса основывается на определении
наличия или отсутствия пульса, его симметричности на парных артериях,
ритмичности, частоты, наполнения, напряжения, величины, формы, высоты,
скорости, альтернации и его связи с фазами дыхания.
Прежде всего определяют одинаковость пульса с обеих сторон. Пульс
может быть симметричным и разным ( 2 pulsus differens 0). Неодинаковость
пульса связана с аномалиями развития и направления артерий, со сдавле-
- 10 -
нием артерий с одной стороны опухолью, лимфоузлами, аневризмой, врож-
дёным или приобретённым (атеросклероз, неспецифический аортоартериит)
сужением крупного сосуда с одной стороны. Так, при стенозе левого ат -
рио-вентрикулярного отверстия пульс ослаблен на левой лучевой артерии
из-за сдавления левой подключичной артерии увеличенным левым предсер-
дием ( симптом Л.В.Попова ). Разница пульса на обеих лучевых артериях
иногда наблюдается при незаращении артериального протока и при коарк-
тации аорты. Кроме того при коарктации аорты пульс на брюшной аорте и
артериях нижних конечностях бывает явно ослаблен или совсем не прощу-
пывается, в то время как на шее и верхних конечностях отмечается нор-
мальный или даже повышенного наполнения пульс. Полное исчезновение
пульса на артериях называют акротизмом ( 2 acrotismus 0) или асфигмией.
Ритмичность ( регулярность ) пульса. В норме пульсовые волны сле-
дуют через равные промежутки времени - пульс ритмичный или регулярный
( 2 pulsus regularis 0 ). Если пульсовые волны следуют через разные интер-
валы, то пульс называется нерегулярным ( 2 pulsus irregularis 0 ) или
аритмичным ( 2pulsus arhythmicus 0 ). Данный феномен наблюдается при раз-
личных видах аритмий, и прежде всего при экстрасистолии. Экстрасистолы
могут быть редкими, частыми, групповыми. Если экстрасистолы идут в
правильном ритме, то речь идёт об аллоритмии. Когда каждая вторая
пульсовая волна является экстрасистолической, то говорят 2 0о 2 0 бигеминии
( 2pulsus bigeminus 0, bigemini - близнецы, двойня), при этом после силь-
ной волны следует слабая волна и компенсаторная пауза. От бигеминичес-
кого пульса следует отличать дикротию пульса ( 2 pulsus dicroticus 0 ),
которая характеризуется наличием двух пульсовых волн при каждом сер-
дечном сокращении и наблюдается при изменении сосудистого тонуса, что
хорошо видно на сфигмограмме. Если экстрасистолической является каждая
третья волна, то данное явление характеризуется как тригеминия ( 2pul-
2sus trigeminus 0 ) и соответственно - каждая четвёртая волна в виде экс-
трасистолы типична для квадригеминии ( 2pulsus quadrigeminus 0).
При синоаурикулярной блокаде, неполной атриовентрикулярной блока-
де, ранних экстрасистолах наблюдается выпадение отдельных пульсовых
волн, когда продолжительность некоторых интервалов между колебаниями
увеличивается вдвое - 2pulsus intermittens.
2Частота 0пульса, как правило, соответствует частоте сердечных сок-
ращений. Если пульс ритмичный, то можно считать число пульсовых волн
за 30 секунд, затем умножить на 2. Если пульс нерегулярный, то подсчёт
проводят за 1 минуту. У новорожденных частота пульса соответствует
- 11 -
120-150 в минуту, у детей - 90-100 в минуту, у взрослых мужчин - 60-80
в минуту, у женщин - 60-90 в минуту. Частота пульса в вертикальном по-
ложении в среднем на 10 ударов больше, чем в положении лёжа. Во сне
пульс замедляется.
Если число сердечных сокращений в единицу времени превышает число
пульсовых ударов, говорят о дефиците пульса ( 2 pulsus deficiens 0 ), то
есть разнице между числом сердечных 2 0 сокращений в минуту и частотой
пульса,что имеет место при мерцательной аритмии и экстрасистолии, ког-
да уменьшается ударный выброс во время некоторых систол левого желу-
дочка. Данный феномен патогномоничен для слабости сократительного мио-
карда любого генеза.
Учащение числа сердечных сокращений называется тахикардией, а
пульса - тахисфигмией , при этом пульс определяется как частый ( 2 pul-
2sus frequens 0 ). Так, повышение температуры на 1 градус, даёт учащение
пульсовых волн на 6-8 в минуту у взрослых и на 15-20 - у детей. В тех
случаях, когда частота пульса не соответствует температуре, говорят о
диссоциации пульса и температуры, что характерно для брюшного тифа.
Тахисфигмия как отражение тахикардии встречается при вегетативной дис-
функции, тиреотоксикозе, ослаблении сердечной деятельности, при крово-
потере. Наибольшая частота пульса отмечается при пароксизмальной тахи-
StudFiles.ru
/ Лекции с от Уральской МедАкадемии / лекции (доктораспирин) / Sosud
*** Взято с http://doctoraspirin.narod.ru ***
КЛАССИЧЕСКИЕ МЕТОДЫ ИССЛЕДОВАНИЯ СОСУДОВ
Н.П.Шилкина
Ярославская государственная медицинская академия
Современная медицина располагает широким арсеналом методов исследования сосудов, включая традиционные способы, инвазивные и неинвазивные методы , а также дуплексно-триплексное ангиосканирование.
Безусловный переворот в диагностике произвели ультразвуковые методы диагностики сосудистых поражений, но не потеряли своей ценности и традиционные способы определения патологии сосудов разного калибра, начиная от аорты и её крупных ветвей до сосудов микроциркуляторного русла.
Традиции отечественной школы интернистов предполагают использованиеметода расспроса, основоположниками которого в России считают
Г.А.Захарьина, С.П.Боткина, А.А.Остроумова.
Основные жалобы больных при поражении сосудов включают : боли различной локализации и интенсивности, онемение, похолодание, зябкость и парестезии дистальных отделов конечностей, чувство тяжести и распирания в конечности после стояния или физической нагрузки, появление отёков, кожного зуда, снижение мышечной силы, судороги, изменение окраски кожных покровов в виде побледнения, синюшности или покраснения, головокружение, шаткость походки. Может иметь место симптом "перемежающейся хромоты" (claudicatio intermittens) или симптом Эрба (W.H.Erb, немецкий врач), когда при ходьбе возникают боли в икроножных мышцах, заставляющие больного периодически останавливаться.Впервые он был описан ветеринарными врачами у лошадей, затем у лиц невротического склада, а Шарко (J.M.Charcot, французский врач) считал его признаком атеросклероза.
При болезни и синдроме Рейно (M.Raynaud, французский врач) больные жалуются на внезапное онемение пальцев или их дистальных отделов (симптом "мёртвого пальца"), а также жжение и ломящие боли. После фазы ишемии, когда пальцы становятся холодными,алебастрово-белыми, наступает фаза реактивной гиперемии и затем цианоза.
Болевые ощущения при поражении сосудов связаны, как правило, с ишемией соответствующего сосудистого региона и вовлечением нервных пучков. Боль в области рукоятки грудины встречается при аорталгии.
Резкие, интенсивные боли, начинающиеся внезапно, характерны для тромбоза артериального ствола, при эмболии боли быстро прогрессируют, причём больной может указать часы, и даже минуты заболевания. Сильные, иногда невыносимые боли с широкой иррадиацией, сопровождающиеся резкой слабостью, удушьем, судорогами и симптомами болевого шока имеют место при разрыве аорты или крупного магистрального сосуда.
Грубый гортанный кашель, одышка. потеря голоса встречаются при раздражении или сдавлении аневризмой аорты n.vagus и n.reccurens. Дис-
фагия сопровождает сдавление верхней полой вены.
Кровавая рвота ( haematemesis ) и дегтеобразный стул ( melaena, melas - чёрный ) характерны для вовлечения в процесс желудочных и брыжеечных артерий. Боли в животе после обильной еды, запоры, метеоризм типичны для атеросклероза мезентериальных артерий. Приступы болей сжимающего или распирающего характера в брюшной полости с иррадиацией в разных направлениях характерны для angina abdominalis.
Устанавливают зависимость жалоб от положения тела больного, времени года, выясняют их связь с общими заболеваниями, травмой, беременностью, операциями. Определяют последовательность и время появления каждой жалобы.
При сборе анамнеза обращают особое внимание на профессиональные и бытовые вредности : обморожение, частые охлаждения конечностей, курение.
Осмотр и пальпация сосудов позволяют в норме обнаружить пульс на всех крупных артериях (артериальный пульс), а в отдельных случаях визуально выявить и пульсацию яремных вен , то-есть венный пульс. В редких случаях определяется артериолярный пульс.
Исследование артерий начинают сосмотра области шеи. В норме видимая пульсация сонных артерий может отсутствовать или быть умеренной у худощавых лиц. Пульсация сонных артерий становится видимой при физической нагрузке, а также при заболеваниях, сопровождающихся увеличением ударного обёма крови : при тиреотоксикозе, анемиях, лихорадочных состояниях. Выраженная пульсация сонных артерий называется "пляска каротид", что является патогномоничным признаком недостаточности аортального клапана, при котором отмечается резкое колебание артериального давления с связи с наличием регургитации крови в диастолу. Симптом был описан Траубе (L.Traube, немецкий врач). Пульсация может отмечаться также на подключичных, плечевых, иногда лучевых, подколенных артериях. Может быть заметна пульсация на мягком нёбе, язычке, пульсатор-
ное сужение и расширение зрачков. Иногда одновременно с пульсацией артерий наблюдается ритмичное покачивание головы - симптом Мюссе (Musset - французский поэт, имеющий порок сердца - недостаточность аортального клапана) или свободной ноги, если положить ногу на ногу ("пульсирующий человек"). Количество сокращений сердца иногда можно сосчитать по звукам сотрясающейся кровати (В.Ф.Зеленин).
У лиц астенического телосложения иногда видна пульсация в яремной ямке (ретростернальная пульсация), вызванная прохождением пульсовой волны по дуге аорты. В патологии видимая на глаз ретростернальная пульсация или наличие эластической пульсирующей при пальпации опухоли во 2-3 межреберье справа наблюдается при выраженном удлиннении или расширении аорты, особенно при аневризме восходящей аорты. При сифилитической аневризме аорты могут истончаться ткани передней грудной стенки, тогда пульсация определяется на значительной площади, прилежащей к рукоятке грудины. При аневризме дистальной части дуги аорты или проксимальной части нисходящей аорты отмечается симптом Оливера - Кардарелли (W.S.Oliver, английский врач; A.Cardarelli, итальянский врач)- смещение гортани вниз при каждой систоле сердца, видимое при запрокидывании головы больного и отведении щитовидного хряща вверх и влево. В этих случаях может наблюдаться усиленная пульсация подключичной артерии - симптом Трунечека (K.Trunecek - чешский врач), которая вследствие снижения эластичности стенки аорты принимает более сильный, чем в норме удар волны крови.
Видимая пульсация передней стенки живота, особенно в надчревной области, так называемая эпигастральная пульсация, встречается при аневризме аорты - симптом Корригена (D.J.Corrigan, ирландский врач). Её следует отличать от сердечного толчка и истинной пульсации печени. Если попросить больного вдохнуть и задержать дыхание, то аортальная пульсация исчезает. Наличие пульсирующей опухоли в брюшной полости, располагающейся несколько левее средней линии живота, на уровне пупка или несколько ниже характерно для аневризмы брюшной аорты.
При аневризме аорты встречается анизокория и западение глазного яблока вследствие сдавления симпатического ствола.
Расширенные, извитые и пульсирующие артерии грудной стенки характерны для коарктации аорты. Видимая на глаз пульсация под кожей артерии в виде зигзагообразных движений на ограниченном участке называется " симптом червячка ", который имеет место при уплотнении стенки сосуда.
На шее можно отметить пульсацию яремных вен - венный пульс (pulsus venosus physiologicus), который характеризуется колебанием объёма
вен (набухание и спадение их) за время одного сердечного цикла, обусловленное динамикой оттока крови в правое предсердие в разные фазы систолы и диастолы. В норме во время систолы желудочков происходит расширение артерий и спадение яремных вен, что расценивается как отрицательный венный пульс. В обычных условиях он мало заметен на глаз и становится более отчётливым при набухании вен вследствие застоя в них крови.
Если набухание яремных вен происходит одновременно с систолой желудочков и появлением артериальной пульсовой волны, то диагностируют патологический положительный венный пульс, типичный для недостаточности трёхстворчатого клапана ( pulsus venosus pathologicus ). При данном пороке обратная волна крови, поступающая во время систолы из правого желудочка в правое предсердие, задерживает отток крови из вен, и вены набухают одновременно с систолой желудочков. Данный феномен может наблюдаться и при мерцательной аритмии с явлениями недостаточности кровообращения, когда систола предсердий практически отсутствует. При прижатии вены пальцем её пульсация ниже пальца продолжается, а выше пальца вена не пульсирует. При вертикальном положении больного можно отметить ритмичное отклонение головы назад, синхронное с видимой пульсацией набухших яремных вен - симптом Н.А.Виноградова . При этом пороке отмечается пульсация печени. Выбрасывание во время систолы большого количества крови из правого предсердия обуславливает систолическое втяжение грудной клетки и рёбер за счёт быстрого падения внутригрудного давления и одновременно систолическое набухание печени. Если положить одну руку над областью сердца, а другую - над печенью, то отмечается опускание одной руки и поднятие другой ("качательный феномен" или " феномен качелей ").
За венный пульс могут быть ошибочно приняты передаточные колебания яремных вен, производимые пульсацией сонных артерий. В таких случаях рекомендуют прижатие яремной вены пальцем. При отрицательном венном пульсе пульсация периферического отрезка вены ( выше места прижатия ) прекращается, а в случае передаточной пульсации отчётливо видны колебания набухающего периферического отрезка вены.
Двустороннее расширение вен шеи, рук и верхней части грудной клетки отмечается при сдавлении верхней полой вены опухолями, расположенными в средостении, загрудинным зобом, лимфоузлами, аневризмой, а
также при перикардитах. Наблюдаемый в этих случаях отёк шеи, нередко
головы, верхних конечностей и области лопаток даёт картину так называемого "воротника Стокса" ( W.Stokes, ирландский врач ). Одностороннее расширение вен и отёк на стороне поражения отмечается при сдавлении плечеголовных вен.
Расширение вен на передней поверхности грудной клетки наблюдается при констриктивных перикардитах. Расширенные и извилистые вены на передней поверхности живота вокруг пупка характеризуют синдром внутрипечёночной портальной гипертензии при циррозе печени, что получило название головы Медузы - caput Medusae (у мифического существа Медузы Горгоны на голове вместо волос росли змеи ). При надпечёночной портальной гипертензии расширенные вены локализуются чаще по боковым стенкам живота, на спине и нижних конечностях.
Осмотр конечностей проводится спереди и сзади, в положении больного стоя и лёжа. Проводится сравнение симметричных участков, отмечается их конфигурация, цвет кожных покровов, наличие пигментации и гиперемии, характер рисунка подкожных вен, расширение поверхностных вен, их локализация и распространённость, а также наличие пульсирующих образований по ходу сосудистых пучков. Сосудистая патология сопровождается нарушением трофики кожи в виде её истончения, сухости, шелушения, наличия трещин, фликтен (пузырьки на коже), изъязвлений, трофических язв и регионарной пигментации (гемосидероз, пигментные пятна).
Изменяется и состояние дериватов кожи, при этом отмечается нарушение роста волос - гипотрихоз (hypotrichosis) и ногтей - онихорексис (onychorrhexis) - аномальная хрупкость ногтей и онихогрифоз (onychog- ryphosis) - ногти в форме когтей хищной птицы - грифа. Следует обращать внимание на разницу в окружности и объёме отдельных сегментов конечностей, на состояние венозной сети, наличие варикозно расширенных вен.
Окраска кожных покровов даёт представление о состоянии кровообращения. Цветовые оттенки кожи зависят от кровонаполнения её сосудов, степени насыщения крови кислородом, от количества пигмента, состояния венозного оттока и лимфообращения.У здорового человека кожа имеет светло-розовый цвет. В положении стоя и лёжа цвет конечностей у здорового человека практически не меняется. Появление локализованной стойкой бледности кожи свидетельствует о выраженной регионарной недостаточности периферического артериального кровообращения. Данный феномен чаще встречается в области тыла стопы при переходе больного из верти-
кального в горизонтальное положение. Резкое побледнение дистальных отделов конечности наблюдается при тромбозе или эмболии магистральной артерии, причём эти изменения, как правило, располагаются на 15-20 см ниже уровня артериальной окклюзии.
Нарушения периферического кровообращения могут сопровождаться и другими изменениями окраски кожи в виде синюшности, мраморности, покраснения,а также в виде их сочетаний. Багрово-синюшная окраска кожи в положении стоя характеризует недостаточность венозного кровообращения. Синюшный оттенок кожи при длительном пребывании в вертикальном положении наблюдается и у здоровых людей пожилого возраста. Цианоз и увеличение в объёме конечности типично для острого венозного тромбоза, причём указанные изменения определяются начиная от уровня локализации тромба в вене.
Изменения кожи позволяют судить о состоянии эффекторного звена кровотока, что характеризуется наличием ливедо, телеангиоэктазий, сосудистых звёздочек, петехиальной сыпи, акроцианоза.
На коже может отмечаться ливедо (livedo - кожа мраморная). Мраморная окраска кожи характеризуется чередованием участков побледнения и синюшности в виде пятен или в виде сетки (сетчатое ливедо - livedo reticularis ) или наподобие ветвей дерева ( древовидное ливедо - livedo racemosa). При эритроцианозе мраморность кожи усиливается от холода, а также при длительном стоянии и уменьшается или исчезает в тепле и в горизонтальном положении.
Телеангиоэктазии (teleangiectasia от греч. telos- конец, angeion
- сосуд и ectasis - расширение) - стойкие локальные расширения мелких сосудов, главным образом капилляров. Имеют вид тёмно-красных или пурпурно-фиолетовых пятен различной величины, с неровной, реже гладкой поверхностью. Пятна имеют неправильные очертания, слегка возвышаются над уровнем кожи или слизистой оболочки, бледнеют при надавливании. Паукообразные, иногда пульсирующие телеангиоэктазии называют "сосудистыми звёздочками" или "сосудистыми паучками".
Петехии (petechia - пятно, сыпь) - точечные кровоизлияния, разновидность геморрагических пятен, возникающих на коже и слизистых оболочках вследствие мельчайших капиллярных кровоизлияний. Петехии имеют округлую форму, диаметром от 1 до 5 мм, при надавливании или растягивании кожи не исчезают, образуются вследствие структурных изменений сосудистой стенки, вплоть до развития тромбоза капилляров, а также в результате её функциональных нарушений. Описан "симптом жгу-
та" или симптом Кончаловского-Румпеля-Лееде (М.П.Кончаловский; Th.Rumpel, немецкий врач; C.Leede, немецкий врач ) - появление петехий на коже плеча и предплечья после непродолжительного сдавления плеча жгутом или резиновой манжеткой сфигмоманометра (при сохранении пульса на лучевой артерии); наблюдается при повышенной проницаемости и ломкости капилляров и прекапилляров.
Акроцианоз идиопатический или эссенциальный- синюшная окраска дистальных частей тела, обусловленная расстройством тонуса периферических венул при акротрофоневрозах. Термин ввёл Крог (A.Krogh, датский физиолог ). Состояние эффекторного звена кровотока характеризует и артериолярный пульс, о чём будет сказано ниже.
Пальпация кровеносных сосудов. Пальпаторный метод исследования позволяет оценить изменения температуры отдельных участков тела и провести сравнение по симметричным сегментам, обнаружить патогномоничный симптом некоторых сосудистых поражений (систоло-диастолическое дрожание при артериовенозном свище, наличие флебитов, пульсация межрёберных артерий при коарктации аорты), определить и сравнить пульсацию артерий на симметричных участках конечностей, оценить остояние стенки сосуда (эластичность, резистентность, уплотнения ). Определяют тургор тканей, наличие уплотнений и узелков по ходу сосудов, болезненные точки, локализацию и величину дефектов в апоневрозе, сравнивают температуру кожи различных отделов одной и той же конечности и на симметричных участках обеих конечностей.
Периодические колебания объёма сосудов, связанные с динамикой их кровенаполнения и давления в них в течение одного сердечного цикла, а также пальпаторное ощущение колебания стенки артерии, называется пульсом (pulsus - удар, толчок).
Учение о пульсе пришло к нам из глубокой древности, начиная с трудов Гиппократа, затем Галена и позднее Парацельса. По пульсу пытались ставить диагноз, оценивать прогноз болезни и даже определять судьбу человека.
Ощупывание пульса в каждом отдельном случае должно проводиться на всех доступных для пальпации артериях , одновременно на обеих нижних и обеих верхних конечностях. Следует отметить, что при отёчности тканей или значительно выраженной подкожной жировой клетчатке определение пульса затруднительно.
Происхождение артериального пульса связано с циклической деятельностью сердца. В систолу в аорту выбрасывается определённый объём кро-
ви, что вызывает растяжение её начальной части и повышение в ней давления, которое во время диастолы снижается. Колебания давления обуславливают возникновение в стенках артерий пульсовых волн, растягивающих и удлиняюших артериальные стенки. Таким образом, кардиальные факторы, определяющие свойства пульса, следующие : величина ударного выброса, наличие дефектов аортального клапана, уровень систолического и диастолического артериального давления и состояние стенок аорты. Данные факторы обуславливают изменения свойств пульса во всех зонах артериальной системы, доступных пальпации. Сосудистые факторы в виде сужения сосуда, окклюзии, аневризмы, наличия коллатералей определяют изменения пульса в отдельных регионах.
Цель исследования пульса состоит в оценке состояния центрального аппарата гемодинамики и сердечно-сосудистой системы в целом, а также в оценке состояния отдельных артериальных регионов.
Для пальпации доступен целый ряд артерий. Исследуют пульсациювисочной артерии, которая проецируется от виска к надбровной дуге.
В яремной ямке определяется пульсация дуги аорты, при этом можно попросить больного немного наклонить голову вперёд и приподнять плечи кверху и кпереди.
Ощупывание сонной артерии производят в 3 местах. Сразу над ключицей, кнутри от грудино-ключично-сосцевидной мышцы пальпируетсяобщая сонная артерия, на уровне верхнего края гортани - бифуркация общей сонной артерии, за углом верхней челюсти пальпируется внутренняя сонная артерия. Пальпацию следует проводить осторожно с учётом каротидного рефлекса.
Подключичная артерия определяется между ключицей и первым ребром в надключичной ямке.
На верхней конечности доступны пальпации следующие магистральные артерии. Исследование подкрыльцовой артерии проводится на дне подмышечной впадины на головке плечевой кости после поднятия выпрямленной руки в горизонтальное положение, по переднему краю роста волос или по линии, разделяющей переднюю и среднюю треть ширины подмышечной ямки.
Плечевая артерия определяется во внутреннем жолобке плеча (sulcus bicipitalis medialis) по медиальному краю двуглавой мышцы и непосредственно в локтевой ямке - у внутреннего края сухожилия Пирогова.
Лучевая артерия пальпируется в нижней трети ладонной поверхности
предплечья в середине лучевой борозды, между шиловидным отростком лучевой кости и внутренним краем сухожилия плече - лучевой мышцы.
Локтевая артерия определяется на ладонной поверхности нижней трети предплечья на 2-3 см выше линии лучезапястного сустава.
При вялом брюшном прессе и тонкой брюшной стенке возможно прощупать биение брюшной аорты по срединной линии живота.
На животе можно пальпировать наружную подвздошную артерию - выше паховой складки по направлению к пупку.
На нижней конечности определяются пальпаторно следующие сосуды.
Бедренная артерия - ниже паховой складки на 2 см кнутри от её середины при выпрямленном бедре с небольшим поворотом его кнаружи.
Подколенная артерия пальпируется в глубине подколенной ямки при согнутой в коленном суставе конечности.
Передняя большеберцовая - спереди над голеностопным суставом на середине расстояния между лодыжками.
Задняя большеберцовая - в межмыщелковом жолобке между задне-ниж-
ним краем медиальной лодыжки и ахилловым сухожилием.
Тыльная артерия стопы пальпируется на середине линии, соединяющей середину расстояния между медиальной и латеральной лодыжками и 1-ый межпальцевой промежуток.
Оценка состояния центрального аппарата гемодинамики включает определение пульсации магистральных артериальных стволов, которая характеризуется как хорошая, ослабленная, перемежающаяся и отсутствие пульсации.
На практике под названием "пульс" обычно понимают колебания стенки лучевой артерии, которая наиболее доступна для ощупывания, ибо расположена поверхностно, покрыта только поверхностной фасцией и кожей. Следует положить большой палец на заднюю поверхность предплечья в этой области и 3 пальца на место проекции артерии спереди. Нащупав артерию, прижимают её к кости. Пальпируют одновременно пульс на правой и левой руке. При этом пальцами ощущают пульсовую волну как толчок, движение или увеличение объёма артерии.
При неотложных состояниях проводится пальпация сонных артерий. Характеристика артериального пульса основывается на определении
наличия или отсутствия пульса, его симметричности на парных артериях, ритмичности, частоты, наполнения, напряжения, величины, формы, высоты, скорости, альтернации и его связи с фазами дыхания.
Прежде всего определяют одинаковость пульса с обеих сторон. Пульс может быть симметричным и разным (pulsus differens ). Неодинаковость пульса связана с аномалиями развития и направления артерий, со сдавле-
нием артерий с одной стороны опухолью, лимфоузлами, аневризмой, врождёным или приобретённым (атеросклероз, неспецифический аортоартериит) сужением крупного сосуда с одной стороны. Так, при стенозе левого ат - рио-вентрикулярного отверстия пульс ослаблен на левой лучевой артерии из-за сдавления левой подключичной артерии увеличенным левым предсердием ( симптом Л.В.Попова ). Разница пульса на обеих лучевых артериях иногда наблюдается при незаращении артериального протока и при коарктации аорты. Кроме того при коарктации аорты пульс на брюшной аорте и артериях нижних конечностях бывает явно ослаблен или совсем не прощупывается, в то время как на шее и верхних конечностях отмечается нормальный или даже повышенного наполнения пульс. Полное исчезновение пульса на артериях называют акротизмом (acrotismus ) или асфигмией.
Ритмичность ( регулярность ) пульса. В норме пульсовые волны следуют через равные промежутки времени - пульс ритмичный или регулярный (pulsus regularis ). Если пульсовые волны следуют через разные интервалы, то пульс называется нерегулярным (pulsus irregularis ) или аритмичным ( pulsus arhythmicus ). Данный феномен наблюдается при различных видах аритмий, и прежде всего при экстрасистолии. Экстрасистолы могут быть редкими, частыми, групповыми. Если экстрасистолы идут в правильном ритме, то речь идёт об аллоритмии. Когда каждая вторая пульсовая волна является экстрасистолической, то говорято бигеминии (pulsus bigeminus, bigemini - близнецы, двойня), при этом после сильной волны следует слабая волна и компенсаторная пауза. От бигеминического пульса следует отличать дикротию пульса (pulsus dicroticus ), которая характеризуется наличием двух пульсовых волн при каждом сердечном сокращении и наблюдается при изменении сосудистого тонуса, что хорошо видно на сфигмограмме. Если экстрасистолической является каждая третья волна, то данное явление характеризуется как тригеминия ( pulsus trigeminus ) и соответственно - каждая четвёртая волна в виде экстрасистолы типична для квадригеминии ( pulsus quadrigeminus ).
При синоаурикулярной блокаде, неполной атриовентрикулярной блокаде, ранних экстрасистолах наблюдается выпадение отдельных пульсовых волн, когда продолжительность некоторых интервалов между колебаниями увеличивается вдвое - pulsus intermittens.
Частота пульса, как правило, соответствует частоте сердечных сокращений. Если пульс ритмичный, то можно считать число пульсовых волн за 30 секунд, затем умножить на 2. Если пульс нерегулярный, то подсчёт проводят за 1 минуту. У новорожденных частота пульса соответствует
120-150 в минуту, у детей - 90-100 в минуту, у взрослых мужчин - 60-80 в минуту, у женщин - 60-90 в минуту. Частота пульса в вертикальном положении в среднем на 10 ударов больше, чем в положении лёжа. Во сне пульс замедляется.
Если число сердечных сокращений в единицу времени превышает число пульсовых ударов, говорят о дефиците пульса (pulsus deficiens ), то есть разнице между числом сердечных сокращений в минуту и частотой пульса,что имеет место при мерцательной аритмии и экстрасистолии, когда уменьшается ударный выброс во время некоторых систол левого желудочка. Данный феномен патогномоничен для слабости сократительного миокарда любого генеза.
Учащение числа сердечных сокращений называется тахикардией, а пульса - тахисфигмией , при этом пульс определяется как частый (pulsus frequens ). Так, повышение температуры на 1 градус, даёт учащение пульсовых волн на 6-8 в минуту у взрослых и на 15-20 - у детей. В тех случаях, когда частота пульса не соответствует температуре, говорят о диссоциации пульса и температуры, что характерно для брюшного тифа. Тахисфигмия как отражение тахикардии встречается при вегетативной дисфункции, тиреотоксикозе, ослаблении сердечной деятельности, при кровопотере. Наибольшая частота пульса отмечается при пароксизмальной тахикардии.
Урежение числа сердечных сокращений характеризуется как брадикардия, а пульса - как брадисфигмия. При этом пульс носит название редкий (pulsus rarus ). Редкий пульс может являться конституциональной особенностью, встречается у тренированных спортсменов,а также имеет место при поражениях мозга с повышением внутричерепного давления, при желтухах, гипотиреозе,нарушениях сердечной проводимости. Стойкий редкий пульс до 30 в 1 минуту и менее характерн для атрио-вентрикулярной блокады 3 степени ( полная атрио-вентрикулярная блокада ). При описанной выше бигеминии иногда вторая экстрасистолическая волна может быть настолько слабой, что не прощупывается . Тогда пульс также урежается.
У здоровых людей может наблюдаться учащение пульса на вдохе и урежение на выдохе - дыхательная аритмия, при задержке дыхания пульс становится ритмичным.
Наполнение пульса определяют по величине пульсовой волны, то-есть по ощущению пульсовых изменений объёма пальпируемой артерии. На степень наполнения артерий влияют ударный объём, общее количество крови в организме и её распределение. В нормальных условиях определяется пол-
StudFiles.ru
Пальпация пульса, прекордиальной области и периферических артерий
Методом пальпации вначале определяют свойства пульса, затем ощупывают прекордиальную и смежные с ней области, после чего исследуют периферические артерии.
Пульспредставляет собой определяемое пальпаторно периодическое толчкообразное расширение артерии в систолу и спадение ее — в диастолу. Вызывают пульс волны повышенного давления, возникающие в результате выбрасывания крови из левого желудочка в аорту и затем распространяющиеся по артериям. Пропальпировать пульс можно на любой поверхностно расположенной и лежащей на плотном основании артерии. Однако в клинической практике пульс пальпируют обычно на лучевых артериях в дистальной части предплечья. Врач встает перед больным и захватывает его правое запястье левой рукой, а левое запястье — правой. При этом ладони врача лежат на разгибательной поверхности предплечий больного, большой палец охватывает запястье с локтевой стороны, асомкнутые кончики остальных пальцев врач располагает на сгибательной поверхности предплечья вдоль внутреннего края лучевой кости вблизи ее шиловидного отростка и плавно надавливает ими до появления ощущения отчетливой пульсации. В пальпации пульса участвуют указательный, средний и безымянный пальцы (рис. 1). При атипичном расположении лучевой артерии пульсация ее может определяться более медиально либо, напротив, вдоль наружного края лучевой кости. Кисти больного при исследовании пульса должны быть расслаблены и находиться на уровне сердца.

Рис. 1. Пальпация пульса
 Нащупав пульс, прежде всего необходимо сравнить на обеих руках его наполнение и время появления пульсовых волн (соответственно одинаковость и синхронность пульса). Для определения наполнения пульса плавно придавливают артерию к лучевой кости до исчезновения пульсации, а затем постепенно приподнимают кончики пальцев до того уровня, когда пульсаторные толчки расправившейся артерии станут едва ощутимы. Амплитуда движений, совершаемых при этом кончиками пальцев, и характеризует наполнение пульса. Одновременно отмечают скорость нарастания и спадения пульсовых волн (форма пульса) и сравнивают следующие друг за другом пульсовые волны между собой по наполнению (равномерность пульса). Остальные свойства пульса обычно исследуют на одной из лучевых артерий, чаще всего на левой, а при неодинаковом пульсе — на лучевой артерии с большим наполнением его. По равномерности интервалов между пульсовыми волнами определяют ритмичность пульса. У больных, предъявляющих жалобы на периодически возникающие ощущения «перебоев» или «замирания» в области сердца, ритмичность пульса целесообразно определять в течение продолжительного времени, а кроме того, использовать пробы с задержкой дыхания, переменой положения тела и дозированной физической нагрузкой (10—15 приседаний). Далее подсчитывают частоту пульса за одну минуту. При дефиците времени (массовые обследования при диспансеризации, некоторые неотложные состояния) у больных с ритмичным пульсом подсчет можно произвести за 15 с и результат умножить на 4.
Нащупав пульс, прежде всего необходимо сравнить на обеих руках его наполнение и время появления пульсовых волн (соответственно одинаковость и синхронность пульса). Для определения наполнения пульса плавно придавливают артерию к лучевой кости до исчезновения пульсации, а затем постепенно приподнимают кончики пальцев до того уровня, когда пульсаторные толчки расправившейся артерии станут едва ощутимы. Амплитуда движений, совершаемых при этом кончиками пальцев, и характеризует наполнение пульса. Одновременно отмечают скорость нарастания и спадения пульсовых волн (форма пульса) и сравнивают следующие друг за другом пульсовые волны между собой по наполнению (равномерность пульса). Остальные свойства пульса обычно исследуют на одной из лучевых артерий, чаще всего на левой, а при неодинаковом пульсе — на лучевой артерии с большим наполнением его. По равномерности интервалов между пульсовыми волнами определяют ритмичность пульса. У больных, предъявляющих жалобы на периодически возникающие ощущения «перебоев» или «замирания» в области сердца, ритмичность пульса целесообразно определять в течение продолжительного времени, а кроме того, использовать пробы с задержкой дыхания, переменой положения тела и дозированной физической нагрузкой (10—15 приседаний). Далее подсчитывают частоту пульса за одну минуту. При дефиците времени (массовые обследования при диспансеризации, некоторые неотложные состояния) у больных с ритмичным пульсом подсчет можно произвести за 15 с и результат умножить на 4.
Затем, используя специальные приемы, определяют напряжение пульса и состояние сосудистой стенки вне пульсовой волны. О напряжении пульса судят по тому усилию, которое требуется приложить к стенке артерии для прекращения пульсации в ее дистальном участке. С этой целью указательным пальцем пережимают лучевую артерию и удерживают в таком положении, чтобы пульсовые волны, передаваемые по ладонной артериальной дуге с локтевой артерии, не мешали исследованию. Безымянным пальцем той же руки плавно надавливают на лучевую артерию до прекращения кровотока. Одновременно средним пальцем ощупывают пульс, фиксируя момент его исчезновения и определяя степень требуемого давления безымянным пальцем. Чтобы получить представление о состоянии сосудистой стенки вне пульсовой волны, указательным и безымянным пальцами пережимают лучевую артерию до прекращения в ней пульсации. Затем скользящими движениями среднего пальца, отрывая его от кожи, пальпируют в поперечном направлении место нахождения лучевой артерии, пытаясь нащупать стенку сосуда.
Наполнение пульса зависит от величины сердечного выброса, массы циркулирующей крови и проходимости артерий. В норме пульсовая волна средней амплитуды, что обозначается как пульс удовлетворительного наполнения. Пульс повышенного наполнения (полный пульс — pulsus plenus) бывает у больных артериальной гипертензией и тиреотоксикозом. Сочетание быстрого нарастания и внезапного спада пульсовой волны с высокой ее амплитудой характеризуют как скорый и высокий пульс (p. celer et altus). Такой пульс, иногда еще называемый «подскакивающим», наблюдается при недостаточности аортального клапана. Пульс малого наполнения (пустой пульс — p. inanis seu vacuus) свидетельствует о снижении сердечного выброса, например, вследствие острой сердечной и сосудистой недостаточности, митрального и аортального стеноза, пароксизмальной тахикардии, мерцательной аритмии. У больных выраженным стенозом устья аорты иногда отмечаются замедленный подъем пульсовой волны, ее растянутость во времени и низкая амплитуда (p. tardus). При общем снижении тонуса периферических артерий у больных с тяжелыми инфекционными заболеваниями может пальпироваться так называемый расщепленный пульс (p. dicroticus), который воспринимается как сдвоенный удар ввиду наличия дополнительного пульсового толчка в период снижения основной пульсовой волны.
Следующие друг за другом пульсовые волны в норме не отличаются по наполнению. В этом случае говорят о равномерном пульсе (eurhythmia). Чередование пульсовых волн малой и нормальной амплитуды называется альтернирующим пульсом (p. alternans). Он наблюдается при тяжелых поражениях сердечной мышцы, обычно указывая на неблагоприятный исход заболевания. Резкое снижение наполнения пульса во время глубокого вдоха (парадоксальный пульс — p. paradoxus) отмечается при таких патологических состояниях, как выпотной (экссудативный) и констриктивный перикардит, эмфизема легких, плевральный выпот, пневмоторакс, опухоль средостения.
В норме на обеих руках пульсовые волны одинаковы по наполнению (одинаковый пульс — p. aequalis) и появляются одновременно (синхронный пульс). Снижение наполнения пульса на одной из лучевых артерий (неодинаковый пульс — p. differens) может наблюдаться при аномалии развития или более глубоком расположении соответствующей лучевой артерии либо при нарушении проходимости проксимальных магистральных сосудов, например, вследствие неспецифического аортоартериита (болезнь Такаясу), облитерирующего эндартериита, тромбоэмболии или выраженного атеросклероза. Снижение наполнения пульса на левой лучевой артерии, иногда выявляемое у больных митральным стенозом, вызвано сдавлением левой подключичной артерии ушком расширенного левого предсердия (симптом Попова). Сдавление одной из подключичных артерий может быть вызвано также опухолью средостения, аневризмой аорты и др. При крупной аневризме по ходу магистральной артерии верхней конечности происходит запаздывание пульсовой волны на стороне поражения (асинхронный пульс). Неодинаковость и асинхронность пульса лучше выявляются при пальпации лучевых артерий на поднятых кверху руках больного.
Пульсовые волны в норме следуют друг за другом через равные промежутки времени. В этом случае говорят о ритмичном пульсе (p. regularis). Аритмичный пульс (p. irregularis) определяется при наличии у больного экстрасистолии, мерцания или трепетания предсердий, а также при некоторых формах нарушений сердечной проводимости. При желудочковой экстрасистолической аритмии на фоне регулярного пульса появляются отдельные преждевременные пульсовые волны малого наполнения с последующей более длинной паузой. При мерцательной аритмии отмечаются полная неправильность интервалов между пульсовыми волнами и неодинаковая их амплитуда. В то же время альтернирующий пульс обычно ритмичен.
Частота пульса у здорового взрослого колеблется от 60 до 80 в минуту. У новорожденных частота пульса составляет 130—140 в минуту, в течение первого года жизни она снижается до 115, к 5 годам — до 100, а к 10 годам — до 80—85. При глубоком вдохе пульс незначительно учащается, а при выдохе становится более редким. При горизонтальном положении тела частота пульса на 10—20 в минуту реже, чем в вертикальном. Учащение пульса называется тахикардией (p. frequens), а урежение — брадикардией (p. rams).
Тахикардия может быть обусловлена сердечной и сосудистой недостаточностью, гипертиреозом, анемией, лихорадкой, повышением активности симпатической нервной системы, физическим и эмоциональным напряжением, употреблением крепкого чая или кофе. При лихорадке повышение температуры тела на 1 °С обычно вызывает учащение пульса на 8—10 в минуту. Более выраженное учащение пульса у лихорадящих больных указывает на вовлечение в патологический процесс сердечно-сосудистой системы. Частота пульса более 140 в минуту наблюдается при пароксизмальной тахикардии, мерцании и трепетании предсердий. У больных с частым и аритмичным пульсом необходимо с помощью ассистента одновременно аускультативно определить также число сердечных сокращений. Более частые по сравнению с пульсом сердечные сокращения свидетельствуют о наличии дефицита пульса (p. deficiens), который является характерным признаком мерцательной аритмии, но может встречаться иногда и при частой экстрасистолии.
Брадикардия наблюдается при гипотиреозе, увеличении внутричерепного давления, повышении тонуса блуждающего нерва, однако нередко бывает и у здоровых, особенно у спортсменов. Частота пульса менее 40 в минуту чаще всего встречается при слабости синусового узла, полной атриовентрикулярной блокаде или идиовентрикулярном ритме.
Напряжение пульса зависит от сосудистого тонуса и уровня артериального давления. При нормальном напряжении пульса для прекращения кровотока в лучевой артерии требуется давление умеренной силы. Однако ощущение нормы при исследовании напряжения пульса, так же как и при определении его наполнения, является сугубо субъективным и зависит от опыта врача. При повышенном напряжении пульса его называют твердым пульсом (p. durus), при пониженном — мягким (p. mollis). Обычно твердый пульс сочетается с повышенным его наполнением — большой пульс (p. magnus), а мягкий — с пониженным наполнением — малый пульс (p. parvus). У больных с острой сосудистой недостаточностью (коллапс, шок) и при пароксизмальной тахикардии пульс очень частый, чрезвычайно малого наполнения и напряжения. Такой пульс едва прощупывается и называется нитевидным (p. filiformis), поскольку во время пальпации артерии возникает ощущение как бы протягивания нити между пальцами.
Сосудистая стенка вне пульсовой волны в норме, как правило, не пальпируется. Иногда ее удается прощупать в виде твердого извилистого неравномерно утолщенного тяжа, что свидетельствует о кальцинозе артерии и наблюдается при распространенном атеросклерозе. В случае выраженного кальциноза артерию полностью пережать до исчезновения пульса не удается («проволочный пульс»).
Пальпация прекордиальной области позволяет определить свойства верхушечного толчка, а также обнаружить невидимые при осмотре сердечный толчок, ретростернальную, эпигастральную и другие патологические пульсации. Кроме того, можно выявить феномен так называемого кошачьего мурлыканья в виде локальной вибрации грудной стенки, наподобие дрожания тела мурлыкающей кошки. Этот феномен характерен для некоторых пороков сердца и может определяться как в систолу, так и в диастолу. Он представляет собой пальпаторный эквивалент низкочастотной составляющей сердечного шума, возникающего при прохождении крови через суженное отверстие. В ряде случаев в прекордиальной- области удается выявить и пальпаторный эквивалент шума трения перикарда. Последовательно ощупывают область верхушечного толчка, поверхность грудной клетки, расположенную у левого края тела грудины, и рукоятку грудины с прилегающими к ней с обеих сторон участками грудной стенки. После этого пальпируют яремную ямку и эпигастральную область. При пальпации верхушечного (левожелудочкового) толчка врач кладет правую ладонь плашмя в поперечном направлении на прекордиальную область таким образом, чтобы основание ладони лежало на грудине, а указательный, средний и безымянный пальцы расположились соответственно в четвертом, пятом и шестом межреберьях, причем концевые фаланги пальцев должны находиться на левой срединно-ключичной линии. Ощупывают межреберья слегка надавливая на них пальцами (рис. 2, а). Если верхушечный толчок не обнаружен, постепенно смещают пальцы по межреберьям в латеральном направлении. При исследовании верхушечного толчка у женщины врач, если в этом есть необходимость, предварительно просит ее поднять левую молочную железу. В случае выявления толчкообразных движений верхушки сердца сомкнутые кончики указательного, среднего и безымянного пальцев располагают вдоль пульсирующего участка межреберья (рис. 2, б) и определяют свойства верхушечного толчка: высоту, силу, ширину, локализацию и синхронность с пульсом на лучевой артерии. Высоту верхушечного толчка определяют по амплитуде вызываемых им колебаний межреберья, силу (резистентность) — по давлению, оказываемому верхушкой сердца на пальпирующие пальцы, а ширину — по расстоянию между наружным и внутренним краями зоны пульсации. Путем подсчета ребер определяют межреберье, в котором пальпируется верхушечный толчок, и измеряют расстояние от наружного края пульсирующего участка до левой срединно-ключичной линии. Кроме того, необходимо определить степень смещаемости верхушечного толчка в положениях больного на правом и левом боку.

Рис. 2. Пальпация верхушечного толчка (а) и определение его свойств (б)
В норме, если верхушечный толчок пальпируется, он невысокий, умеренной силы, шириной не более 2 см, расположен в пятом межреберье на 1,5 —2 см кнутри (медиальнее) от левой срединно-ключичной линии и совпадает во времени с пульсом на лучевой артерии. Локализация верхушечного толчка в основном соответствует левой границе сердца В положении больного лежа на левом боку верхушечный толчок смещается в латеральном направлении (кнаружи) на 3—4 см, а в положении лежа на правом боку — в медиальном (кнутри) на 1,5—2 см.
При дилатации левого желудочка верхушечный толчок смещается кнаружи (влево, латерально), становится более широким, разлитым. При выраженной гипертрофии левого желудочка, например при аортальном стенозе, верхушечный толчок высокий («куполообразный»), резистентный, нередко смещен не только кнаружи, но и вниз в шестое или даже седьмое межреберье и иногда определяется более чем в одном межреберном промежутке. Верхушечный толчок может быть смещен кнаружи также при выраженной гипертрофии правого желудочка и при патологических процессах, вызывающих смещение средостения влево (скопление большого количества жидкости или воздуха в правой плевральной полости, ателектаз или рубцовое сморщивание левого легкого). При значительном повышении внутрибрюшного давления (асцит, ожирение, метеоризм) верхушечный толчок смещается на одно межреберье вверх и несколько кнаружи, а при эмфиземе легких и висцероптозе — вниз и кнутри. У больных, страдающих слипчивым медиастиноперикардитом, отмечается так называемый парадоксальный, или «отрицательный», верхушечный толчок, который не совпадает с пульсом: выпячивание межреберного промежутка происходит в диастолу, а втяжение — в систолу.
У больных стенозом левого атриовентрикулярного отверстия при ощупывании области верхушечного толчка иногда удается определить совпадающий с диастолой феномен «кошачьего мурлыканья» (диастолическое дрожание) — пальпаторный эквивалент характерного для данного порока диастолического шума.
Для выявления сердечного (правожелудочкового) толчка ладонь правой руки кладут продольно на грудную клетку между левым краем грудины и левым соском (молочной железой). При этом концевые фаланги указательного, среднего и безымянного пальцев должны находиться в третьем межреберье. Кисть при ощупывании слегка прижимают к грудной стенке (рис. 3, а). При наличии сердечного толчка в области четвертого—пятого межреберных промежутков будут определяться ритмичные, синхронные с пульсом колебания. В норме сердечный толчок не определяется. Наличие его свидетельствует о гипертрофии и дилатации правого желудочка, что чаще всего наблюдается при митральных пороках и так называемом легочном сердце.

Рис. 3. Выявление сердечного толчка (а) и систолического дрожания над аортой и легочной артерией (б)
При пальпации в третьем—четвертом межреберьях у левого края грудины возможны и другие пальпаторные феномены, например, систолическое дрожание у больных, страдающих дефектом межжелудочковой перегородки. Кроме того, в этой же области при сухом (фибринозном) перикардите иногда обнаруживается пальпаторный эквивалент шума трения перикарда в виде своеобразного царапанья, усиливающегося при надавливании ладонью на грудную стенку и наклоне туловища вперед в положении сидя.
С целью выявления систолического дрожания на крупных сосудах ладонь кладут в поперечном направлении на верхнюю часть грудины непосредственно ниже яремной вырезки. Ощупывают рукоятку грудины и прилегающие к ней с обеих сторон участки грудной клетки (рис. 3, б). При стенозе устья аорты систолическое дрожание определяется на рукоятке грудины или справа от нее, а при стенозе легочной артерии и незаращении артериального (боталлова) протока — слева от грудины. Наряду с этими феноменами во втором межреберье справа от грудины можно обнаружить пульсацию аневризмы восходящей части аорты, а на рукоятке грудины — пальпаторный эквивалент шума трения перикарда.
Для пальпаторного определения загрудинной (ретростерналъной) пульсации ладонь правой руки кладут продольно на грудину, заводят концевую фалангу среднего пальца в яремную ямку и ощупывают ее (рис. 4). Больной при этом должен слегка опустить голову и приподнять плечи. При наличии загрудинной пульсации аорты в яремной ямке пальпируются синхронные с пульсом ритмичные толчки в направлении снизу вверх. Загрудинная пульсация наиболее выражена при аневризме дуги аорты или ее атеросклеротическом поражении, а также при артериальной гипертензии и недостаточности аортального клапана. Кроме того, загрудинная пульсация, вызванная усиленным сердечным выбросом, нередка при тиреотоксикозе и нейроциркуляторной дистонии.

Рис 4 Выявление загрудинной пульсации
При исследовании эпигастральной пульсации ладонь кладут продольно на живот таким образом, чтобы концы пальцев лежали в подложечной области непосредственно под мечевидным отростком грудины. Левой рукой врач придерживает спину больного. Слегка надавливая на переднюю брюшную стенку правой рукой и смещая ее кверху, заводит кончики пальцев под мечевидный отросток и пытается нащупать пульсацию (рис. 5). В случае, если эпигастральная пульсация пальпируется, врач отмечает ее преимущественную локализацию, направление пульсаторных ударов, а также сравнивает степень выраженности пульсации на вдохе и выдохе.

Рис. 5. Выявление эпигастральной пульсации
В норме эпигастральная пульсация обычно отсутствует. Наиболее частой причиной ее появления бывают усиленные пульсаторные колебания брюшного отдела аорты, в частности при ее аневризме или атеросклерозе, недостаточности аортального клапана, а также при состояниях, сопровождающихся усиленным сердечным выбросом. Пульсация аорты определяется ниже мечевидного отростка и левее срединной линии, расположена продольно и ощущается в виде мощных пульсаторных подъемов в направлении сзади наперед, которые при глубоком вдохе ослабевают. Эпигастральную пульсацию могут вызывать также гипертрофия и дилатация правого желудочка. Пульсация при этом иного характера: определяется на более ограниченном участке непосредственно под мечевидным отростком, имеет направление сверху вниз и усиливается при глубоком вдохе. Еще одна разновидность эпигастральной пульсации наблюдается у больных с недостаточностью трехстворчатого клапана. У них пульсирует значительно увеличенная печень, ритмично набухающая во всех направлениях синхронно с сердечными сокращениями. Такая экспансивная пульсация печени хорошо уловима, если поставить на эпигастральную область перпендикулярно брюшной стенке кончики двух выпрямленных и сомкнутых пальцев. Независимо от того, в каком направлении поставлены пальцы (в продольном или поперечном), расстояние между ними в период систолы будет увеличиваться, а во время диастолы — уменьшаться. Этот феномен наиболее демонстративен справа от срединной линии. Он объясняется обратным током крови в период систолы из правого желудочка в нижнюю полую вену, не имеющую клапанов. Если увеличенная печень пульсирует только в одном направлении, значит, это передаточные колебания, обусловленные сокращениями сердца или пульсацией аорты.
Пальпация периферических артерийпозволяет выявить нарушения их проходимости. Одновременно пальпируют обе одноименные артерии. Для этого кончики указательного, среднего и безымянного пальцев располагают параллельно ходу артерии в месте ее типичной локализации. Прежде всего сравнивают наполнение пульса с обеих сторон, затем определяют состояние сосудистой стенки, наличие болезненности и воспалительных изменений кожи над сосудом. Вначале ощупывают височные артерии и периферические артерии дистальных отделов конечностей. В случае снижения наполнения или отсутствия пульса на какой-либо из артерий последовательно пальпируют на протяжении соответствующие артерии более крупного калибра с целью обнаружения уровня нарушения артериальной проходимости: а) височную артерию (a. temporalis) пальпируют в височной области (рис. 6, а), общую сонную артерию (a. carotis communis) — у внутреннего края кивательной мышцы на уровне верхнего края щитовидного хряща (рис. 6, б) либо возле угла нижней челюсти; б) лучевую артерию (a. radialis) пальпируют в месте пальпации пульса, плечевую артерию (a. brachialis) — в медиальной борозде двуглавой мышцы плеча непосредственно над локтевой ямкой при выпрямленной руке (рис. 7, а), подмышечную артерию (a. axillaris) — в подмышечной ямке на головке плечевой кости при отведенной до горизонтального уровня руке (рис. 7, б), подключичную артерию (a. subclavia) — непосредственно над ключицей у наружного края кивательной мышцы (рис. 7, в) либо в латеральном отделе подключичной ямки; в) заднюю большеберцовую артерию (a. tibialis posterior) пальпируют вдоль заднего края медиальной лодыжки (рис. 8, а), артерию тыла стопы (a. dorsalis pedis) — на тыльной поверхности стопы в проксимальной части I межплюсневого промежутка (рис. 8, б), подколенную артерию (а. рорulitea) — в медиальной половине подколенной ямки в положении лежа на животе с согнутыми под прямым углом в коленных суставах ногами (рис. 8, в), бедренную артерию (a. femoralis) — непосредственно ниже середины паховой складки при выпрямленном и слегка ротированном кнаружи бедре (рис. 8, г).

Рис 6. Пальпация височных (а) и сонной (б) артерий

Рис. 7. Пальпация плечевой (а), подмышечной (б) и подключичной (в) артерий

Рис. 8. Пальпация артерий нижних конечностей: задней большеберцовой (а), тыла стопы (б), подколенной (в) и бедренной (г)
Возможные причины ослабления или исчезновения пульсации на артериях верхних конечностей были указаны при описании пульса (см. выше). Нарушение проходимости артерий нижних конечностей чаще всего вызвано атеросклеротическим поражением либо облитерирующим эндартериитом. У больных, предъявляющих жалобы на внезапно развившееся нарушение зрения и сильные головные боли, необходимо пропальпировать височные артерии — их уплотнение, неравномерное утолщение и болезненность являются типичными признаками темпорального артериита (болезнь Хортона).
studopedia.ru
Читайте также
![Рабочее место определение Рабочее место определение]() Рабочее место определение
Рабочее место определение![Методика определения пульса в типичных местах Методика определения пульса в типичных местах]() Методика определения пульса в типичных местах
Методика определения пульса в типичных местах![Места массового скопления людей определение Места массового скопления людей определение]() Места массового скопления людей определение
Места массового скопления людей определение- Актив определение
![Аренда определение Аренда определение]() Аренда определение
Аренда определение![Акт определение Акт определение]() Акт определение
Акт определение![Вопросы определения Вопросы определения]() Вопросы определения
Вопросы определения![Бетон определение Бетон определение]() Бетон определение
Бетон определение![Брак это определение в производстве Брак это определение в производстве]() Брак это определение в производстве
Брак это определение в производстве![Власть определение Власть определение]() Власть определение
Власть определение![Выберите верное определение материи Выберите верное определение материи]() Выберите верное определение материи
Выберите верное определение материи![Генетическое определение пола кратко Генетическое определение пола кратко]() Генетическое определение пола кратко
Генетическое определение пола кратко
 Рабочее место определение
Рабочее место определение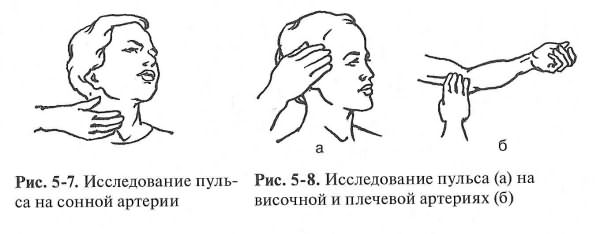 Методика определения пульса в типичных местах
Методика определения пульса в типичных местах Места массового скопления людей определение
Места массового скопления людей определение Аренда определение
Аренда определение Акт определение
Акт определение Вопросы определения
Вопросы определения Бетон определение
Бетон определение Брак это определение в производстве
Брак это определение в производстве Власть определение
Власть определение Выберите верное определение материи
Выберите верное определение материи Генетическое определение пола кратко
Генетическое определение пола кратко