Перкуссия печени
Печень при перкуссии дает тупой звук, но поскольку нижний край легкого частично прикрывает се, то можно определить две верхних границы печеночной тупости: относительную (истинную) и абсолютную. На практике, как правило, определяют границы абсолютной тупости, верхнюю и нижнюю.
При перкуссии печени пациент должен находиться в горизонтальном положении. Палец-плессиметр располагают параллельно искомой границе.
Печень при перкуссии дает тупой звук, но поскольку нижний край легкого частично прикрывает се, то можно определить две верхних границы печеночной тупости: относительную (истинную) и абсолютную. На практике, как правило, определяют границы абсолютной тупости, верхнюю и нижнюю.
При перкуссии печени пациент должен находиться в горизонтальном положении. Палец-плессиметр располагают параллельно искомой границе.
Верхнюю границу абсолютной печеночной тупости можно определять по всем линиям, которые используются для нахождения нижнего края легких, но обычно ограничиваются перкуссией по правым окологрудинной, срединно-ключичной и передней подмышечной линиям. При этом пользуются тихой перкуссией. Перкутируют сверху вниз, от ясного звука до тупого. Найденную границу отмечают точками на коже по верхнему краю пальца-плессиметра, т. е. со стороны ясного звука. В норме верхняя граница абсолютной тупости печени находится на окологрудинной и срединно-ключичной линиях соответственно на верхнем и нижнем краях VI ребра и на передней подмышечной линии на VII ребре. Верхняя граница относительной тупости лежит на ребро выше. Для ее определения используют перкуссию средней силы.
Нижнюю границу абсолютной печеночной тупости определяют по передней подмышечной, срединно-ключичной и окологрудинной линиям справа, по передней срединной линии, слева — по окологрудинной. Перкутируют снизу вверх от тимпанического звука до тупого.

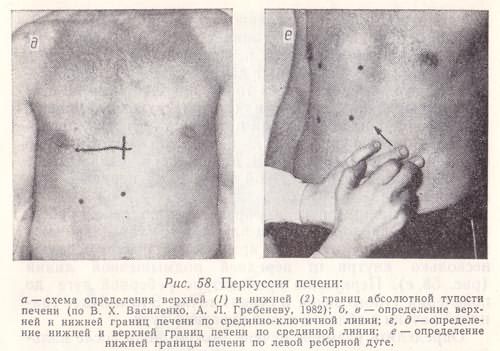
Рис. 58. Перкуссия печени:
а — схема определения верхней (1) и нижней (2) границ абсолютной тупости печени (по В. X. Василенко, А. Л. Гребеневу, 1982);
б, в — определение верхней и нижней границ печени по срединно-ключичной линии;
г, д — определение нижней и верхней границ печени по срединной линии;
е — определение нижней границы печени по левой реберной дуге.
Найденную границу отмечают на коже точками по нижнему краю пальца-плессиметра, т. е. со стороны тимпанита.
У здорового человека нормостенического телосложения нижняя граница печеночной тупости на левой окологрудинной линии располагается по нижнему краю левой реберной дуги, на передней срединной — на границе между верхней и средней третями расстояния от мечевидного отростка до пупка, на правой окологрудинной — на 1,5— 2 см ниже нижнего края правой реберной дуги, на срединно-ключичной — по нижнему краю правой реберной дуги, на передней подмышечной линии — по нижнему краю X ребра.
У лиц астенического телосложения нижний край печени располагается несколько ниже, а гиперстенического — выше, чем у нормостеников, но это в основном касается лишь границы, располагающейся по передней срединной линии. В вертикальном положении больного нижний край печени смещается вниз на 1—1,5 см.
Границы печени можно определять и по методу Курлова. С этой целью по срединно-ключичной линии справа находят верхнюю границу абсолютной тупости печени, а также ее нижний край (рис. 58, б, в), и по передней срединной линии определяют нижнюю границу (рис. 58, а). Верхняя граница на этой линии условна (установить ее невозможно, так как здесь печень граничит с сердцем, которое при перкуссии также дает тупой звук). Для определения этой границы через точку, находящуюся на срединно-ключичной линии и соответствующую уровню верхней границы абсолютной печеночной тупости, проводят горизонтальную линию до пересечения ее с передней срединной линией (рис. 58, д). Место пересечения и будет верхней границей печеночной тупости по передней срединной линии.
Затем границы печени определяют по левой реберной дуге. Для этого палец-плессиметр устанавливают перпендикулярно нижнему краю левой реберной дуги, несколько кнутри от передней подмышечной линии (рис. 58, е). Перкуссию проводят по реберной дуге до появления тупого звука и ставят точку. Это и будет границей печени в области левой реберной дуги.
Определить размеры печени можно лишь после пальпации ее нижнего края, позволяющей уточнить его локализацию, а также получить представление о его очертаниях, форме, консистенции, болезненности и особенностях поверхности самой печени.
studopedia.ru
/ Для уирса по печени (ПГМА) / для уирса по печени (ПГМА) / Печень при перкуссии
Печень при перкуссии дает тупой звук, но поскольку нижний край легкого частично прикрывает ее, то можно определить две верхних границы печеночной тупости: относительную (истинную) и абсолютную. На практике, как правило, определяют границы абсолютной тупости, верхнюю и нижнюю.
При перкуссии печени пациент должен находиться в горизонтальном положении. Палец-плессиметр располагают параллельно искомой границе.
Верхнюю границу абсолютной печеночной тупости можно определять по всем линиям, которые используются для нахождения нижнего края легких, но обычно ограничиваются перкуссией по правым окологрудинной, срединно-ключичной и передней подмышечной линиям. При этом пользуются тихой перкуссией. Перкутируют сверху вниз, от ясного звука до тупого. Найденную границу отмечают точками на коже по верхнему краю пальца-плессиметра, т. е. со стороны ясного звука. В норме верхняя граница абсолютной тупости печени находится на окологрудинной и срединно-ключичной линиях соответственно на верхнем и нижнем краях VI ребра и на передней подмышечной линии на VII ребре. Верхняя граница относительной тупости лежит на ребро выше. Для ее определения используют перкуссию средней силы.
Нижнюю границу абсолютной печеночной тупости определяют по передней подмышечной, срединно-ключичной и окологрудинной линиям справа, по передней срединной линии, слева — по окологрудинной. Перкутируют снизу вверх от тимпанического звука до тупого.
Рис. 58. Перкуссия печени:
а — схема определения верхней (1) и нижней (2) границ абсолютной тупости печени (по В. X. Василенко, А. Л. Гребеневу, 1982);
б, в — определение верхней и нижней границ печени по срединно-ключичной линии;
г, д — определение нижней и верхней границ печени по срединной линии;
е — определение нижней границы печени по левой реберной дуге.
Найденную границу отмечают на коже точками по нижнему краю пальца-плессиметра, т. е. со стороны тимпанита.
У здорового человека нормостенического телосложения нижняя граница печеночной тупости на левой окологрудинной линии располагается по нижнему краю левой реберной дуги, на передней срединной — на границе между верхней и средней третями расстояния от мечевидного отростка до пупка, на правой окологрудинной — на 1,5— 2 см ниже нижнего края правой реберной дуги, на срединно-ключичной — по нижнему краю правой реберной дуги, на передней подмышечной линии — по нижнему краю X ребра.
У лиц астенического телосложения нижний край печени располагается несколько ниже, а гиперстенического — выше, чем у нормостеников, но это в основном касается лишь границы, располагающейся по передней срединной линии. В вертикальном положении больного нижний край печени смещается вниз на 1—1,5 см.
Границы печени можно определять и по методу Курлова. С этой целью по срединно-ключичной линии справа находят верхнюю границу абсолютной тупости печени, а также ее нижний край (рис. 58, б, в), и по передней срединной линии определяют нижнюю границу (рис. 58, а). Верхняя граница на этой линии условна (установить ее невозможно, так как здесь печень граничит с сердцем, которое при перкуссии также дает тупой звук). Для определения этой границы через точку, находящуюся на срединно-ключичной линии и соответствующую уровню верхней границы абсолютной печеночной тупости, проводят горизонтальную линию до пересечения ее с передней срединной линией (рис. 58, д). Место пересечения и будет верхней границей печеночной тупости по передней срединной линии.
Затем границы печени определяют по левой реберной дуге. Для этого палец-плессиметр устанавливают перпендикулярно нижнему краю левой реберной дуги, несколько кнутри от передней подмышечной линии (рис. 58, е). Перкуссию проводят по реберной дуге до появления тупого звука и ставят точку. Это и будет границей печени в области левой реберной дуги.
Определить размеры печени можно лишь после пальпации ее нижнего края, позволяющей уточнить его локализацию, а также получить представление о его очертаниях, форме, консистенции, болезненности и особенностях поверхности самой печени.
StudFiles.ru
/ Печень при перкуссии дает тупой звук
Печень при перкуссии дает тупой звук, но поскольку нижний край легкого частично прикрывает ее, то можно определить две верхних границы печеночной тупости: относительную (истинную) и абсолютную. На практике, как правило, определяют границы абсолютной тупости, верхнюю и нижнюю.
При перкуссии печени пациент должен находиться в горизонтальном положении. Палец-плессиметр располагают параллельно искомой границе.
Верхнюю границу абсолютной печеночной тупости можно определять по всем линиям, которые используются для нахождения нижнего края легких, но обычно ограничиваются перкуссией по правым окологрудинной, срединно-ключичной и передней подмышечной линиям. При этом пользуются тихой перкуссией. Перкутируют сверху вниз, от ясного звука до тупого. Найденную границу отмечают точками на коже по верхнему краю пальца-плессиметра, т. е. со стороны ясного звука. В норме верхняя граница абсолютной тупости печени находится на окологрудинной и срединно-ключичной линиях соответственно на верхнем и нижнем краях VI ребра и на передней подмышечной линии на VII ребре. Верхняя граница относительной тупости лежит на ребро выше. Для ее определения используют перкуссию средней силы.
Нижнюю границу абсолютной печеночной тупости определяют по передней подмышечной, срединно-ключичной и окологрудинной линиям справа, по передней срединной линии, слева — по окологрудинной. Перкутируют снизу вверх от тимпанического звука до тупого.
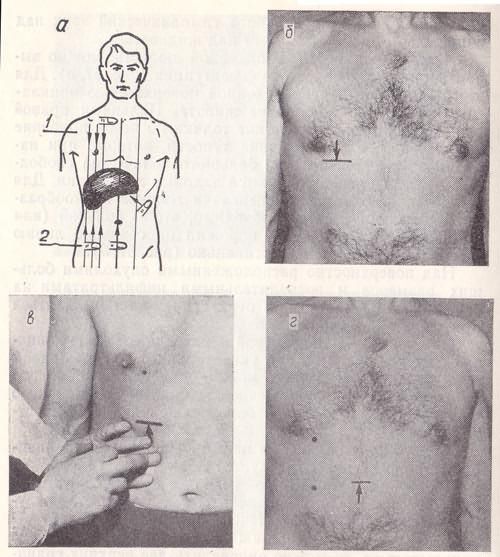
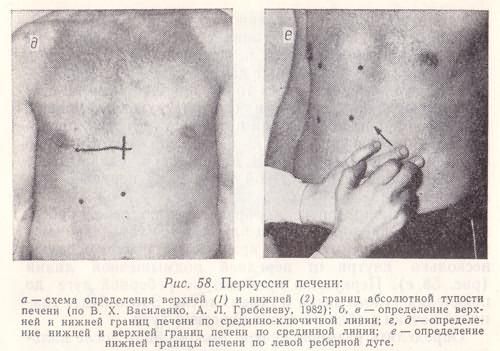 Рис. 58. Перкуссия печени: а — схема определения верхней (1) и нижней (2) границ абсолютной тупости печени (по В. X. Василенко, А. Л. Гребеневу, 1982); б, в — определение верхней и нижней границ печени по срединно-ключичной линии; г, д — определение нижней и верхней границ печени по срединной линии; е — определение нижней границы печени по левой реберной дуге.
Рис. 58. Перкуссия печени: а — схема определения верхней (1) и нижней (2) границ абсолютной тупости печени (по В. X. Василенко, А. Л. Гребеневу, 1982); б, в — определение верхней и нижней границ печени по срединно-ключичной линии; г, д — определение нижней и верхней границ печени по срединной линии; е — определение нижней границы печени по левой реберной дуге.
Найденную границу отмечают на коже точками по нижнему краю пальца-плессиметра, т. е. со стороны тимпанита.
У здорового человека нормостенического телосложения нижняя граница печеночной тупости на левой окологрудинной линии располагается по нижнему краю левой реберной дуги, на передней срединной — на границе между верхней и средней третями расстояния от мечевидного отростка до пупка, на правой окологрудинной — на 1,5— 2 см ниже нижнего края правой реберной дуги, на срединно-ключичной — по нижнему краю правой реберной дуги, на передней подмышечной линии — по нижнему краю X ребра.
У лиц астенического телосложения нижний край печени располагается несколько ниже, а гиперстенического — выше, чем у нормостеников, но это в основном касается лишь границы, располагающейся по передней срединной линии. В вертикальном положении больного нижний край печени смещается вниз на 1—1,5 см.
Границы печени можно определять и по методу Курлова. С этой целью по срединно-ключичной линии справа находят верхнюю границу абсолютной тупости печени, а также ее нижний край (рис. 58, б, в), и по передней срединной линии определяют нижнюю границу (рис. 58, а). Верхняя граница на этой линии условна (установить ее невозможно, так как здесь печень граничит с сердцем, которое при перкуссии также дает тупой звук). Для определения этой границы через точку, находящуюся на срединно-ключичной линии и соответствующую уровню верхней границы абсолютной печеночной тупости, проводят горизонтальную линию до пересечения ее с передней срединной линией (рис. 58, д). Место пересечения и будет верхней границей печеночной тупости по передней срединной линии.
Затем границы печени определяют по левой реберной дуге. Для этого палец-плессиметр устанавливают перпендикулярно нижнему краю левой реберной дуги, несколько кнутри от передней подмышечной линии (рис. 58, е). Перкуссию проводят по реберной дуге до появления тупого звука и ставят точку. Это и будет границей печени в области левой реберной дуги.
Определить размеры печени можно лишь после пальпации ее нижнего края, позволяющей уточнить его локализацию, а также получить представление о его очертаниях, форме, консистенции, болезненности и особенностях поверхности самой печени.
Перкуссия селезенки применяется для определения ее размеров. Используется тихая перкуссия. Больной при этом может находиться в вертикальном положении с вытянутыми вперед руками или в горизонтальном, лежа на правом боку, левая рука его должна быть согнута в локтевом суставе и свободно лежать на передней поверхности груди, правая рука — под головой, правая нога вытянута, левая нога согнута в коленном и тазобедренном суставах.
Для определения верхней границы селезенки палец-плессиметр (рис. 64, а) располагают по средней подмышечной линии в VI—VII межреберье и перкутируют вниз по межреберьям, пока ясный легочный звук не сменится тупым. Отметка границы проводится со стороны ясного звука.
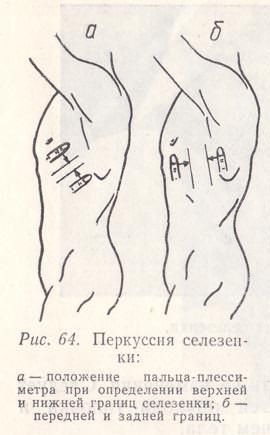 Рис. 64. Перкуссия селезенки: а — положение пальца-плессиметра при определении верхней и нижней границ селезенки; б — передней и задней границ.
Рис. 64. Перкуссия селезенки: а — положение пальца-плессиметра при определении верхней и нижней границ селезенки; б — передней и задней границ.
Для установления нижней границы селезенки палец-плессиметр (см. рис. 64, а) устанавливают также по средней подмышечной линии, параллельно предполагаемой границе, ниже реберной дуги и перкутируют снизу вверх от тимпанического звука до притупления. Отметку границы проводят со стороны тимпанического звука.
Для определения передней границы селезенки (рис. 64, б) палец-плессиметр располагают на передней брюшной стенке, слева от пупка, параллельно искомой границе (примерно на уровне X межреберья) и перкутируют по направлению к поперечнику селезеночной тупости до появления притупления. Отметку ставят со стороны ясного звука. В норме передняя граница находится на 1—2 см левее передней подмышечной линии.
Рис. 65. Размеры нормальной селезенки.
Для нахождения задней границы селезенки палец-плессиметр (см. рис. 64, б) устанавливают на X ребре, перпендикулярно к нему, т. е. параллельно искомой границе, между задней подмышечной и лопаточной линиями, и перкутируют сзади наперед до появления притупленного звука.
Далее измеряют расстояние между верхней и нижней границами селезенки, т. е. ее поперечник, который располагается между IX и XI ребрами и в норме составляет 4—6 см. Затем измеряют расстояние между передней и задней границами селезенки, т. е. величину длинника, который в норме составляет 6—8 см (рис. 65).
Увеличение поперечника и длинника селезеночной тупости свидетельствует об увеличении селезенки. Это может наблюдаться при инфекционных заболеваниях (брюшной, сыпной, возвратный тиф, малярия, бруцеллез, сепсис и др.), болезнях кроветворной системы (лейкозы, гемолитические анемии, лимфогрануломатоз, тромбоцитопеническая пурпура и др.), болезнях печени (гепатиты, циррозы), нарушениях обмена веществ (сахарный диабет, амилоидоз и др.), расстройствах кровообращения (тромбоз селезеночной или воротной вен), при поражении селезенки (воспалительный процесс, травматическое повреждение, опухоль, эхинококкоз).
В случае острых инфекционных заболеваний селезенка имеет довольно мягкую консистенцию (особенно при сепсисе). При хронических инфекционных заболеваниях, болезнях крови, портальной гипертензии она уплотняется, особенно при амилоидозе, раке. При эхинококкозе, кистах, сифилитических гуммах, инфарктах селезенки поверхность ее становится неровной.
Болезненность селезенки отмечается при ее воспалении, инфаркте, а также при тромбозе селезеночной вены.
Желчный пузырь в норме не пальпируется, так как он мягкий и почти не выступает из-под печени (не более чем на 1 см). При увеличении (водянка, гнойное воспаление, наличие камней и т. д.) или утолщении его стенок он становится доступным пальпации. Однако пальпацию желчного пузыря необходимо проводить во всех без исключения случаях, поскольку имеется ряд пальпаторных признаков (болезненность и др.), указывающих на его изменение, даже если он сам не пальпируется.
Пальпацию желчного пузыря производят в области его проекции (точка пересечения наружного края прямой мышцы живота и реберной дуги или несколько ниже, если отмечается увеличение печени), в том же положении больного и по тем же правилам, что и при пальпации печени.
Увеличенный желчный пузырь может пальпироваться в виде грушевидного или яйцевидного образования, характер поверхности которого и консистенция зависят от состояния стенки пузыря и его содержимого.
В случае закупорки общего желчного протока камнем желчный пузырь сравнительно редко достигает больших размеров, так как возникающий при этом длительный вялотекущий воспалительный процесс ограничивает растяжимость его стенок. Они становятся бугристыми и болезненными. Аналогичные явления наблюдаются при опухоли желчного пузыря или наличии в нем камней.
Прощупать пузырь в виде гладкого эластичного грушевидной формы тела можно в случае обтурации выхода из пузыря (например, камнем или при эмпиеме, при водянке желчного пузыря, сдавлении общего желчного протока, к примеру, при раке головки поджелудочной железы — симптом Курвуазье — Герье).
Значительно чаще пальпация позволяет обнаружить не желчный пузырь, а болевые точки и симптомы, характерные для воспалительного процесса в нем самом или в желчных ходах. Например, о воспалительном поражении желчного пузыря свидетельствует симптом Ортнера (появление боли при легком постукивании ребром ладони по реберной дуге в области его локализации). В этом случае можно выявить и симптомы Захарьина (резкая боль при поколачивании в области желчного пузыря), Василенко (резкая боль при поколачивании в области желчного пузыря на высоте вдоха), Образцова — Мерфи (после медленного и глубокого погружения кисти руки в область правого подреберья на выдохе больному предлагают сделать глубокий вдох; в этот момент возникает или резко усиливается боль).
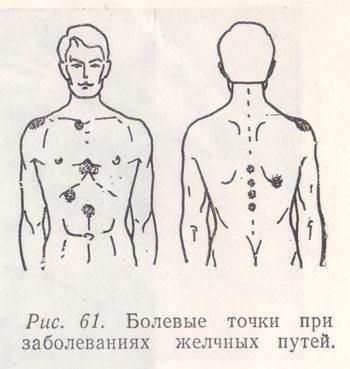 Рис. 61. Болевые точки при заболеваниях желчных путей.
Рис. 61. Болевые точки при заболеваниях желчных путей.
При заболеваниях желчного пузыря болезненность выявляется и в других точках (рис. 61). Нередко она отмечается при надавливании справа от X—XII грудных позвонков, а также при постукивании ребром кисти или надавливании несколько правее позвоночника на уровне IX—XI грудных позвонков. Можно также выявить френикус-симптом (болезненность при надавливании между ножками правой грудинно-ключично-сосковой мышцы).
Перкуторно желчный пузырь, как правило, также не определяется. Это бывает возможно лишь при значительном увеличении его (применяют очень тихую перкуссию).
Исследование дуоденального содержимого (тест Мелтцера—Лиони). Дуоденальное содержимое получают зондом, введенным на глубину до 60 см. Отток через зонд желтоватого содержимого свидетельствует о том, что его конец находится в ДПК. Первая желчь (порция «А») — печеночная. После введения через зонд сульфата магнезии (40% — 40 мл раствор) зонд закрывают и спустя 5 мин его открывают и отсасывают дуоденальное содержимое — пузырную желчь (порция «В»). Продолжая отсасывание дуоденального содержимого, снова получается желтоватого цвета печеночная желчь (порция «С»), идущая из более глубоко расположенных внутрипечоночных желчных протоков. При микробиологическом исследовании в желчи микробов в норме обычно не выявляется. При заболеваниях желчных путей в желчи могут обнаруживаться патогенные и непатогенные микробы. При воспалительных заболеваниях желчных путей желчь может быть смешанной с гноем. В ней выявляются песок, микролиты, кристаллы холестерина и желчные кислоты. При раке желчных путей в дуоденальном содержимом могут выявляться атипичные клетки. Для определения сократительной и концентрационной функции пузыря применяют дуоденальное зондирование с метиленовой синью и нитроглицерином. РИ. Начинается с неконтрастной рентгеноскопии и рентгенографии. Неконтрастная рентгенография дает возможность у части больных холелитиазом выявить неорганические камни ЖП. Холестериновые и пигментные камни при этом не выявляются. Основным методом РИ желчных путей является контрастная хол ангиография. Пероральная холецистохолангиография.При этом после приема перорально 4-5 г контрастного вещества (билитраст, холевид, билиселектин, билиграфин, тетрагност, билигност) через 12-14 ч делают рентгеновские снимки. Этот метод исследования не рекомендуется применять при наличии желтухи (билирубинемия больше 1,5-2 мг%), нарушении процессов всасывания в желчных путях и поносе. Отсутствие изображения ЖП свидетельствует о непроходимости его протока. При положительной холецистографии удается выявить морфологические изменения (камни, полипы, аденоматоз, врожденные деформации, перихолецистит). После дачи желчегонного завтрака (2 яичных желтка) через 30-40 мин производится исследование функционального состояния ЖП: концентрационная и сократительная функции, тонус и тд. Определяется также тень ЖП до и после дачи желчегонного. Внутривенная холеграфия. Производится после внутривенного введения 30— 40 мл жидкого контрастного вещества (билигност, билитраст и др.). При этом методе результаты исследования не зависят от состояния ЖКТ. Кроме того, при внутривенном введении контрастного вещества желчные пути изображаются лучше, независимо от состояния печеночных клеток и их выделительной функции. В обычных условиях при выраженной желтухе (уровень билирубина крови более 1 %) желчные пути не контрастируются. Инфузионная холеграфия. При этом методе после внутривенного капельного введения 60-80 мл контрастного вещества (билигност) делают рентгеновские снимки. Перед исследованием контрастное вещество смешивают с 5-10%-й глюкозой (150-200 мл) и со скоростью 40-50 кап./мин вводят внутривенно в течение 15-20 мин. При этом методе удается получить четкое изображение ЖП и желчных путей, что дает возможность выявлять не только камни желчных протоков, но и сужения БДС и терминальной части холедоха. При этом способе желчные пути контрастируются даже при обтурационной желтухе и холангите. Особенно четко изображается дистальный отдел холедоха, что дает возможность выявлять его деформации, сужения и т.д. Лапароскопическая холецистохолангиография. Перед холеиистохолангиографией производится ЭИ органов брюшной полости и уточняется пригодность ЖП для данного метода исследования. Существует два вида лапароскопической холецистохолангиографии. При одном виде пункция ЖП производится через ткань печени. Считается более целесообразным пункцию ЖП производить с помощью троакара и через него в ЖП ввести катетер. После введения контрастного вещества катетер оставляют там для декомпрессии желчных путей. При другом варианте пункцию ЖП производят от дна. После опорожнения ЖП его дно через брюшную стенку выводят наружу и накладывают холецистостому, через которую в желчные пути вводят контрастное вещество. Если ПП проходим, то на холецистограммах удается получить четкое изображение желчных путей выше их обтурации. При частичном нарушении оттока желчи изображение получается по всей длине протока. При этом удается не только определить уровень попадания ПП в гепатикохоледох, но и получить сведения о поражении ЖП и желчных протоков. Чрескожная (транскутамеальная) гепатохолангиография. При этом методе исследования под рентгеновским экраном производится чрескожная пункция внутрипеченочных желчных путей и вводится контрастное вещество в печеночные протоки. Исследование удается осуществить только при значительном расширении желчных протоков. Это исследование производится непосредственно перед оперативным вмешательством (возможность истечения желчи через пункционный канал). Пункцию печени производят длинной и тонкой иглой по сроднеключичной или переднеаксиллярной линии. При появлении из иглы желчи под рентгеновским экраном вводят 3-4 мл контрастного вещества. Будучи убежденными в попадании контрастного вещества в желчные пути, вводят 30-40 мл контрастного вещества и делают рентгеновские снимки. На полученных снимках выявляются желчные камни и прямые признаки опухолей желчных путей, участки Рубцовых сужений, области билиодигестивных анастомозов и т.д. Релаксационная дуоденография. Производится в условиях искусственного расслабления (гипотония) ДПК. Показаниями к применению этого метода являются обтурациониая желтуха, наличие новообразований в области фатерова сосочка и заболеваний ДПК. Для релаксации ДПК внутривенным путем вводят гипотензивные вещества (1 мл 0,1%-го атропина или метацина вместе с 10 мл 10%-го хлорида кальция). Через зонд под давлением вводят в ДПК 200 мл водной взвеси бариума. После заполнения ДПК делают рентгеновские снимки в разных положениях больного. После премещения бария в ТК в ДПК вводят воздух. На фоне последнего лучше определяется рельеф СО ДПК, ее состояние, контуры и тд. Эзофагогастродуоденоскопия.Применяется у больных калькулезным холециститом (КХ), осложненным холедохолитиазом, стенозом фатерова сосочка, панкреатитом. Данный метод дает возможность выявить изменения со стороны желудка и ДПК, фатерова сосочка, определить функциональное состояние имеющегося БДА, произвести катетеризацию фатерова сосочка и через него контрастное исследование желчных протоков, терминального отдела вирсунгова протока и тд. При этом возможно выполнить пункционную биопсию и последующее ГИ пунктата и удалить мелкие камни из терминального отдела ОЖП. С помощью этого метода также возможно выполнить эндоскопическую папиллосфинктеротомию и удалить вколоченный в области фатерова сосочка конкремент. УЗИ. Дает возможность в 80-90 % случаев выявить камни ЖП, особенно в тех случаях, когда невозможно применять РИ (высокая чувствительность к препаратам йода, получение недостоверных данных). С помощью УЗИ удается выяснить состояние стенок ЖП, определить его размеры, степень заполнения, наличие конкрементов и тд. Являясь неинвазивным и доступным методом, он обеспечивает достоверную диагностику ЖКБ и ее осложнений. При применении этого метода не используются контрастные вещества, не возникает никакой реакции со стороны исследуемых органов, не требуется специальной подготовки больного и тд. Этот метод можно применять даже у тяжелобольных. С помощью этого достоверного диагностического метода удается выявить конкременты не только в ЖП, но и в желчных протоках, определить их размеры, установить степень расширенности внутри- и внепеченочных желчных протоков, уточнить расположение патологического очага и тд. [В.В. Перфильев и соавт, 1999]. Эндоскопическая ретроградная панкреатохолангиография (ЭРПХГ). Дает возможность выявить существующие патологические процессы в ОЖП и в какой-то степени в протоке ПЖ и области фатерова сосочка. С ее помощью возможно не только диагностировать поражения желчных протоков, выявить камни желчных протоков, но и выполнять лечебные манипуляции (папиллотомия, удаление желчных камней, санация области БДА и тд.). При ЭРПХГ вначале производят осмотр желудка и ДПК с помощью дуоденоскопии. При этом удается выявить и удалить вколоченные в БДС камни, опухоли и тд. ЭРПХГ имеет особое значение при наличии патологического процесса в терминальном отделе холедоха и хронического панкреатита (ХП) [Ю.М. Панцырев и соавт., 1984; А.Н. Андреев и соавт., 1997; R.С. Semelka et al., 1992; Salazar еt аl., 1993; Wang et al., 1994]. При применении этого метода, кроме решения диагностических вопросов, возможно определить также лечебную тактику, объем оперативного вмешательства и показания к эндоскопическим вмешательствам. Метод ЭРПХГ в основном применяется: 1) при невозможности прямого или непрямого антеградного контрастирования желчных путей; 2) для выяснения причин механической непроходимости желчных протоков и уточнения локализации патологического процесса; 3) для выяснения характера желтухи; 4) для выявления причин постхолецисгэктомических болей 5) для диагностики морфологических и функциональных изменений со стороны БДА [К.В. Лапкин и соавт, 1989]. В начале этого исследования производится медикаментозная подготовка. С этой целью больным внутримышечно вводят 1 мл 0,1%-го атропина, 1 мл 2%-го платифилина, 1 мл 0,1%-го димедрола и 1 мл 2,5%-го раствора бензогексония. В качестве контрастного вещества применяется 30%-й верографин. КТ.Выявляет рентгенпозитивные камни в ЖП и ОЖП и уточняет их диаметр. По степени информативности КТ превосходит метод УЗИ. Фистулохолангиография. Часто осуществляется с помощью введения контрастного вещества через дренажи и наружные отверстия желчных свищей. Фистулография обычно производится на 7-14-е сут после операции или позже, когда уже полностью формируются наружные желчные свищи. Является безопасным методом исследования желчных путей. После введения контрастного вещества в свищевой ход делают рентгеновские снимки. На основании данных фистулохолангиографии определяется причина формирования свища, его локализация и ход и тд. Часто применяется иодолипол. С помощью этого метода удается выявить существующие в желчных протоках изменения, определить вопрос проходимости или непроходимости желчных путей, а также выявить «забытые» в них камни. В зависимости от данных, полученных с помощью фистулографии, определяется срок удаления или оставления дренажей, а также вопрос о необходимости повторной операции. Интраоперационная диагностика. Во время операции на желчных путях хирург сталкивается с рядом задач, от успешного решения которых зависит правильный выбор оперативной тактики. Во время операции бывает необходимо ответить на следующие вопросы: 1) имеется ли в протоках желчная гипертензия; 2) имеется ли препятствие в желчных путях, если имеется, то чем оно обусловлено (камни, опухоль, рубцовый процесс); 3) какие изменения, обусловленные желчной гипертензией, имеются в соседних органах; 4) можно ли устранить препятствие, существующее в желчных путях; 5) требуется ли наложить БДА, или операцию завершить глухими швами желчного протока, или же наложить наружное дренирование. Чтобы ответить на эти вопросы, недостаточно выполнить только осмотр, пальпацию желчных протоков и даже произвести инструментальное исследование. Необходимо проводить комплексное исследование: манометрию желчных путей, дебитометрию, рентгенографию и холедоскопию. При осмотре ЖП возможно выявить его воспалительные изменения, опухолевую инфильтрацию стенок и т.д. При осмотре гепатодуоденальной связки выявляются анатомические варианты внепеченочных желчных протоков, опеределяются расположение кровеносных сосудов и патологические изменения в этой области. Пальпация ЖП дает возможность выявить находившиеся в нем камни, полипы. Пальпация ЖП после его пункции и опорожнения содержимого облегчает ревизию самого пузыря и желчных протоков. Пальпация гепатодуоденальной связки производится пальцами, введенными в винслово отверстие. При этом удается пальпировать также ретродуоденальную часть холедоха. БДС исследуют после мобилизации ДПК по Кохеру. Для диагностики ценные данные можно получить с помощью трансиллюминации гепатодуоденальной связки. При этом хорошо виднеются находившиеся в связке образования и их расположение. Интраоперационная манометрия. Производится для определения тонуса сфинктера БДС и причин нарушения свободного оттока желчи. Существуют разные методы манометрического исследования, которые дают возможность определить показатели давления в желчных путях. В практическом отношении более удобным считается метод Малле-Ги—Виноградова. Цель этого метода — определить остаточное давление желчных путей после перфузии в них жидкостей. В норме остаточное давление равно 100-160 мм рт. ст. При недостаточности сфинктера Оддн отмечается гипотония желчных путей. При нарушении проходимости желчных путей (гипертензия) остаточное давление повышается до 100 мм рт. ст. и более. Холангиоманометрия дает возможность не только определить исходное давление, но и измерить его в разные моменты оттока желчи. Для исследования функционального состояния желчных путей производится также холангиодебитометрия, т.е. определяется количество поступающей в кишечник желчи в определенный промежуток времени. Интраоперационная холангиография.При применении этого метода контрастное вещество (кардиотраст, триотраст, диодон, уротраст) непосредственно вводится в желчный проток. В зависимости от локализации препятствия контрастное вещество вводится через культю ПП или пункцией холедоха. При локализации препятствия в области ворот печени контрастное вещество вводят во внутрипеченочные желчные пути с помощью их транспеченочной пункции. При отсутствии в ЖП камней или выраженных воспалительных процессов считается целесообразным контрастное вещество (50-60 мл) вводить путем пункции желчного протока. При КХ и развитии его осложнений более удобно и безопасно контрастное вещество вводить через холедохотомическое отверстие или культю ПП. Для холангиографии используют 25-30%-е йодсодержащие водорастворимые препараты, которые почти не оказывают раздражающего действия на СО желчных протоков и сфинктера Одди. Рентгеновские снимки делают непосредственно после введения контрастного вещества и спустя 4-5 мин. Операционная холангиография дает возможность выявить наличие камней в желчных протоках и сужения терминального отдела холедоха, а также определить их диаметр, состояние оттока желчи. Диагностические возможности значительно расширяются в условиях применения электронно-оптического преобразователя. Зондирование желчных протоков.С этой целью используют как пластмассовые, так и металлические гибкие зонды. Зонд вводится как через ПП, так и через имеющееся отверстие на холедохе. При последнем заранее мобилизуют ДПК. Прохождение 3-миллиметрового зонда через БДС свидетельствует о его хорошей проходимости. Ощупывание введенного в холедох зонда дает возможность точно определить расположение протоков и выявить камни, находящиеся в ретродуоденальной части и в БДС, а также дивертикулообразные расширения холедохопанкреатической ампулы. Интраоперационная холангио- или халедохоскопия.Производится с помощью как фиброхоледохоскопа (рисунок 5), так и жесткого эндоскопа. Этот метод целесообразно применять в тех случаях, когда возникает необходимость произвести холедохотомию, а другие методы не дают возможности уточнить диагноз. _____________________________________-_______________________________________________
StudFiles.ru
Лабораторные методы обследования печени
План:
- Расспрос больных с заболеванием печени, основные жалобы.
- Перкуссия, пальпация печени и желчного пузыря, их диагностическое значение .
- Лабораторные методы обследования печени.
Осмотр больного иногда дает возможность с первого взгляда предположить диагноз. Так, больные циррозом печени – чаще всего мужчины, злоупотребляющие алкоголем, – имеют характерный облик: масса тела снижена, степень развития подкожно-жировой клетчатки недостаточна, руки и ноги худые, а живот значительно увеличен как за счет появления асцита, так и за счет резко увеличенной в размерах печени. Однако это не исключает возникновения цирроза и у других лиц (например, после вирусных, лекарственных гепатитов и иной природы). Терминальной стадией многих заболеваний печени (хронического цирроза печени, активного вирусного гепатита) является печеночная недостаточность. Состояние таких больных тяжелое, они истощены. Контакт с больными затруднен, они не ориентируются в месте, времени, неправильно отвечают на вопросы, часто раздражительны. В терминальной степени печеночной недостаточности от таких больных исходит характерный сладковатый неприятный «печеночный» запах. Больные с заболеваниями желчного пузыря нередко имеют отложения холестерина на веках (ксантомы) и коже (ксантелазмы). При осмотре обращают внимание на желтушность кожи и иктеричность слизистых оболочек. Осмотр необходимо производить при естественном освещении, поскольку электрическое освещение иногда изменяет окрашивание кожи. Когда цвет кожи изменен (например, при загаре), то первостепенное значение имеет окрашивание склер и слизистых. Цвет кожи позволяет предположить характер желтухи. На коже можно наблюдать следы расчесов как следствие кожного зуда.
При осмотре можно наблюдать увеличение области правого подреберья при значительном и увеличении печени, злокачественных новообразованиях. При осмотре обращают внимание на появление телеангиоэктазий, пальмарной эритемы. Телеангиоэктазии представляют собой звездчатые расширения сосудов. Они располагаются на лице, груди, плечах. Покраснение ладоней и стоп называется пальмарной эритемой.
У мужчин отмечаются гинекомастия и уменьшение роста волос. Эти симптомы объясняются гиперэстрогенией. Кровоизлияния на коже иногда встречаются в большом количестве. Больные при приступе печеночной колике не находят себе места, мечутся в постели, их лицо выражает страдание. Известно, что боль при печеночной и почечной колике – одна из наиболее интенсивных среди тех, которые может испытывать человек. Больные с опухолями печени и желчевыводящих путей выглядят истощенными, испытывают слабость. Кожные покровы больных могут быть бледными. Это связано как с кровотечением из расширенных вен пищевода при циррозе печени, так и с нарушением свертываемости крови и склонностью к кровотечениям других локализаций. Больные желчнокаменной болезнью – чаще женщины, тип телосложения таких больных чаще гиперстенический. Осмотр живота больного очень важен при наличии расширенных вен передней брюшной стенки, они отмечаются при циррозе печени и при наибольшем развитии называются «голова медузы».
Перкуссия печени. Размеры печени и ее границы определяют с помощью перкуссии. Звук, слышимый при перкуссии над областью печени, получается тупым. Границы печени определяют по границе перехода легочного звука (по верхней границе), тимпанического (по нижней границе) в тупой печеночный звук.
Для облегчения оценки полученных результатов границы печени отмечают непосредственно на коже смывающимися чернилами. Для определения верхней границы печени перкутировать начинают сверху вниз по топографическим линиям – срединной, парастернальной, срединноключичной, передней, средней подмышечной. Нижняя граница правого легкого обычно соответствует верхней границе печени. Границу отмечают по краю пальца, обращенному к ясному легочному звуку. Нижняя граница печени определяется с помощью тишайшей перкуссии. Перкутируют по тем же топографическим линиям, что и верхние границы, предварительно отступив вниз от места предполагаемой нижней границы таким образом, чтобы определялся тимпанический звук. Перкутируют снизу вверх до появления тупого звука. Определяют левую границу печени, перкутировать начинают по направлению к предполагаемой границе печени вправо, по линии перпендикулярной краю левой реберной дуги. В норме эта граница печени не заходит за левую парастернальную линию. Также определяют триперкуторных размера печени по Курлову. Первый размер соответствует размеру печени от верхнего до нижнего ее края по правой срединноключичной линии. Он составляет 9-11 см. Второй определяется размером печени от верхнего до нижнего ее края по срединной линии. Он составляет 7–9 см. Третий размер соответствует перкуторной тупости, определяемой по линии от верхнего края печени, соответствующего срединной линии, до левой границы печени. Он составляет 6–8 см. Перкуторно иногда определяются патологические симптомы, например положительный симптом Ортнера – болезненность при поколачивании по реберной дуге, – или положительный симптом Лепене – болезненность при поколачивании параллельно правой реберной дуге.
Пальпация печени производится по методу глубокой методической пальпации по методу Образцова-Стражеско. Врач садится справа от больного и кладет ладонь правой руки на переднюю брюшную стенку в области правого подреберья, левой рукой сдавливает реберную дугу для ограничения дыхательных экскурсий печени. Отвлекая внимание больного, постепенно прислушивается к его дыхательным движениям, создает кожную складку, а затем аккуратно на выдохе погружает руку в брюшную полость, а на вдохе печень выходит из-под края реберной дуги и становится доступной для пальпации.
Оценивают край печени, его гладкость, консистенцию, чувствительность при пальпации. Повышение плотности печени возникает при циррозе печени, опухоли. Бугристая, неровная, плотная печень бывает при ее опухолевом перерождении. Нормальный край печени мягкий, ровный, ее поверхность гладкая, пальпация безболезненная.
Пальпация желчного пузыря. При пальпации в норме желчный пузырь не определяется. Если желчный пузырь патологически изменен (например, содержит камни или изменен водянкой), он определятся в виде плотного округлого образования на поверхности печени. Он может быть болезненным при пальпации ив случае его воспаления.
studopedia.ru
 Определение границ сердца
Определение границ сердца Определение нижней границы желудка
Определение нижней границы желудка Государственная граница определение
Государственная граница определение Административное право определение
Административное право определение Акт определение
Акт определение Анкета определение
Анкета определение Вопросы определения
Вопросы определения Бетон определение
Бетон определение Болезнь определение
Болезнь определение Власть определение
Власть определение