Диагностика беременности, определение срока беременности и даты родов.
Для определения используется совокупность анамнестических данных и данных объективного обследования.
-
От первого дня менстр. – дата Iдня последней менструации минус 3 месяца + 7 дней = срок родов
-
по шевелению:
- у первородящей 20 недель
- у повторнородящей – 18 недель
-
по первой явке в ЖК (до 12 недель)
-
по объективным данным:
- ВСДМ (высота стояния дна матки)
- индекс Рудакова (измеряют длину и ширину полуокружности пальпируемого плода по специальной таблице) – см. ниже
- размер головки плода
-
по УЗИ
Определение срока беременности.
Цель вмешательства: Определение срока беременности, декретного отпуска, предполагаемого срока родов
Показания: Беременность
Противопоказания: Нет
Оснащение: Календарь, сантиметровая лента, стетоскоп, могут быть использованы специальные таблицы, линейки
Информирование пациента: О важности значения точного срока для прогноза родов
Выявление возможных проблем: Неточные данные анамнеза
Последовательность действий:
-
Определение срока беременности:
- по дате последней менструации
- по первой явке (размеру матки при первом влагалищном исследовании)
- по первому шевелению плода (дата первого шевеления у первородящих 20 недель, повторнородящих – 18 недель
- по высоте стояния дна матки и окружности живота (см. соответствующую манипуляцию)
- по УЗИ (по данным исследования в карте)
- по мнению беременной
-
Определение декретного отпуска: выдается в 30 недель
-
Определение даты родов
- по всем перечисленным параметрам
- по формуле Негеле: от первого дня последней менструации отнять 3 месяца и прибавить 7 дней
Оценка достигнутых результатов: подсчеты произведены
Уровень самостоятельности при выполнении: самостоятельно
Возможные осложнения: Нет
Последующего ухода не требуется
Алгоритм выполнения манипуляции Наружное измерение таза (пельвиметрия)
Цель: прогнозирование течение предстоящих родов
Показания: беременность
Противопоказания: нет
Техника выполнения манипуляции:
-
уложите женщину на кушетку
-
объясните необходимость и последовательность предстоящей процедуры
-
встаньте справа от беременной лицом к ней
-
указательными и большими пальцами держите тазомер за пуговки, шкала обращена к верху, указательными пальцами нащупайте переднее – верхние ости подвздошных костей и прижмите к ним пуговки тазомера. Размер 25-26см.
-
нащупайте указательными пальцами удаленные точки между гребнями подвздошных костей и прижмите к ним пуговки тазомера. Размер 28-29см.
-
найдите вертелы бедренных костей и измерьте расстояние между ними. Размер 30-31см.
-
измерение наружной конъюгаты: женщина ложиться на левый бок, левая нога согнута в коленном и тазобедренном суставах. Одна пуговка тазомера становится на верхний край лона, другая – на область остистого отростка 5-го поясничного позвонка. Размер 20-21см.
Размеры таза
|
Латинское название |
Русское название |
Границы размера |
Величина в см |
Метод измерения |
Примечания |
|
Distancia Spinarum |
Межостистый поперечный размер |
Межу передневерхними остями гребней подвздошных костей |
25 – 26 см |
Измерение тазомером |
Женщина лежит на спине |
|
Distancia cristarum |
Межгребневый поперечный размер |
Между наиболее отдаленными точками гребней подвздошных костей |
28 – 29 см |
Измерение тазомером |
Женщина лежит на спине |
|
Distancia trochanterica |
Межвертельный поперечный размер |
Между большими вертелами бедренных костей |
30 – 31 см |
Измерение тазомером |
Женщине предлагают пошевелить ступнями |
|
Conjugata externa |
Наружный прямой размер |
Между верхним краем симфиза и надкрестцовой ямкой |
20 – 21 см |
Измерение тазомером |
Женщина ложится на левый бок и сгибает левую ногу |
|
Conjugatа diagonalis |
Диагональный размер |
Между нижним краем симфиза и мысом |
12,5 – 13 см |
Измеряют при влагалищном исследовании |
Если мыс не достижим, то Conjugatа diagonalis в норме |
|
Cоnjugata vera |
Истинная конъюгата |
Между верхним внутренним краем симфиза и мысом |
11 см |
Вычисляется по формуле или при УЗИ |
Cоnjugata vera= сonjugata externa – 9 – 10 см; Cоnjugata vera= сonjugatа diagonalis - 1,5 – 2 см |
Con. Diag. = 13 см. определяется при влагалищном исследовании!!! Это расстояние между нижним краем симфиза и мысом (проманторием).
Con. Vera. – прямой размер. Акушерская (истинная) конъюгата.
Способы определения:
-
con.Ext. – 9-(10) см. индекс Соловьева – это окружность запястья,если индекс Соловьева 14см и меньше– мы отнимаем 9см,если индекс Соловьева более 14 см – мы отнимаем 10 см.
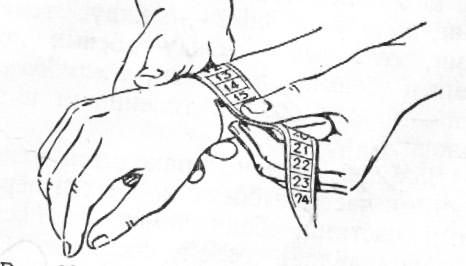
-
диагональная конъюгата - 1,5-2 см (это половина высоты симфиза)
-
середина крестца – место соединения 2-3 крестцовых позвонков.
StudFiles.ru
ОПРЕДЕЛЕНИЕ СРОКА БЕРЕМЕННОСТИ И РОДОВ
Какова продолжительность нормальной беременности?
Беременность у женщины в среднем продолжается 280 дней, т. е. 40 недель, или 10 акушерских месяцев. Нередко беременность продолжается меньше этого срока (230—240 дней).
Как производится расчет предполагаемого срока родов?
Для вычисления срока родов к 1-му дню последней менструации прибавляют 280 дней, т. е. 10 акушерских (или 9 календарных) месяцев, и 7 дней. Обычно расчет производят проще — от даты 1-го дня последней менструации отсчитывают назад 3 календарных месяца и прибавляют 7 дней. Например, если последняя менструация началась 11.12, то, отсчитав 3 месяца назад (11.11, 11.10, 11.09) и прибавив 7 дней, определяют, что срок родов должен быть 18.09.
По каким признакам уточняется срок беременности?
При определении срока беременности и родов учитывают время первого шевеления плода. У первобере-менных это бывает в 20 недель, у повторнородящих — в 18 недель. К дате первого шевеления плода у первобеременных прибавляют 5 акушерских месяцев (20 недель), у повторнородящих — 5с половиной акушерских месяцев (22 недели). Шевеление плода — субъективный признак, который учитывается как вспомогательный.
Для определения срока беременности большое значение имеют данные объективного обследования: величина и форма матки, объем живота, длина плода, размеры его головки. В первые 3 месяца беременности ее срок определяют по величине матки, после 4 месяцев — по высоте стояния дна матки. Позднее измеряют объем живота и размеры внутриутробного плода.
Как изменяется величина матки при нормально протекающей беременности?
В конце I акушерского месяца величина матки соответствует приблизительно куриному яйцу, в конце П месяца — гусиному яйцу, в конце Ш месяца матка достигает размеров головки новорожденного. Начиная с IV месяца, о величине матки судят по высоте стояния дна матки. В конце IV месяца (16 недель) дно матки расположено на середине между лобком и пупком (на 4 поперечных пальца выше симфиза); к концу V месяца (20 недель) — находится на 2 поперечных пальца ниже пупка; к концу VI месяца (24 недели) — на уровне пупка, в конце VH месяца (28 недель) — на 2—3 пальца выше пупка, в конце Vni месяца (32 недели) — посередине между пупком и мечевидным отростком. Пупок начинает сглаживаться, окружность живота на уровне пупка равна 80—85 см. В конце IX месяца (36 недель) дно матки стоит у мечевидного отростка (наивысший уровень стояния матки), окружность живота 90 см, пупок сглажен. К концу X месяца (40 недель) дно матки определяется на уровне VIU месяца (на середине расстояния-между пупком и мечевидным отростком). Пупок выпячен, окружность живота 95—98 см.
При одинаковом стоянии дна матки в VHI и X акушерских месяцев окружность живота разная, положение головки различно: на VIII месяце головка стоит высоко над входом в малый таз; на X месяце, как правило, она опущена, а у первобеременных прижата или малым сег ментом находится во входе в малый таз.
Как производится измерение длины и головки плода?
Длину плода измеряют тазомером: одну пуговку та-зомера ставят на нижний полюс головки, другую — на дно матки, полученную величину умножают на 2 и из нее вычитают 2—3 см (в зависимости от толщины брюшной стенки). Установив длину плода, делят это число на 5 и получают срок беременности (во II половине).
Головку плода измеряют тазомером: пуговки тазо-мера устанавливают на наиболее выступающих точках головки (обычно лобике и затылке). Лобно-затылочный размер головки на VIII месяце в среднем равен 9,5 см, в конце IX месяца — 11 см, в конце X месяца — 11,5— 12 см.
studopedia.ru
1. Диагностика поздних сроков беременности. Определение срока родов.
Во второй половине беременности появляются достоверные признаки.
Прощупывание частей головки. При пальпации определяются головка, спинка и мелкие части плода. Чем больше срок, тем лучше прощупываются части плода.
Ясно слышимые сердечные тоны плода. Начинают выслушиваться со второй половины беременности, в виде ритмичных ударов, повторяющихся 120-140 раз в минуту. Они прослушиваются в той стороне живота, куда обращена спинка плода, ближе к головке. При лицевом предлежании плода тоны выслушиваются лучше со стороны его грудной клетки так как головка максимально разогнута и грудка прилегает к стенке матки ближе, чем спинка.
Движения плода, ощущаемые лицом, исследующим беременную. Сама первородящая может ощущать движения плода с 20 недели, а повторнородящая с 16-18 недели. Но ощущения женщин могут быть ошибочными.
Определение срока беременности
По дате последней менструации .От первого дня ожидавшейся но не наступившей овуляции отсчитывают назад 14-16 дней и таким образом определяют время возможной овуляции
По первому шевелению плода. Первородящие ощущают первое шевеление плода с 20 недели беременности, а повторнородящие с 18 недели.
По величине матки и высоты стояния ее дна в различные сроки:
конец 1-го лунного месяца беременности (4 недели) - величина матки достигает куриного яйца;
конец 2-го лунного месяца беременности (8 недель) - величина матки соответствует размерам гусиного яйца;
конец 3-го лунного месяца беременности (12 недель) - размер матки достигает величины головки новорожденного, ее ассимметрия исчезает, дно матки доходит до верхнего края лобковой дуги;
конец 4-го лунного месяца беременности (16 недель). Начиная с 4-го месяца, дно матки прощупывается через брюшную стенку, и о сроке беременности судят по высоте стояния дна матки. Надо помнить, что на высоту стояния дна матки влияют размер плода, избыток околоплодных вод, двойня и неправильное положение плода. К 16 неделям дно матки располагается на середине между лобком и пупком (на 4 поперечных пальца выше симфиза или на 6-7 см над лобком.
конец 5-го лунного месяца беременности (20 недель) - дно матки на 2 поперечных пальца ниже пупка или на 12-13 см над лобком, при этом заметно выпячивание брюшной стенки.
конец 6-го лунного месяца беременности (24 недели) - дно матки находится на уровне пупка или на 20-24 см над лобком.
конец 7-го лунного месяца беременности (28 недель) - дно матки определяется на 2-3 пальца выше пупка или 24-28 см над лобком.
конец 8-го лунного месяца беременности (32 недели) - дно матки стоит посередине между пупком и мечевидным отростком или 28-30 см над лобком. Пупок начинает сглаживаться. Окружность живота на уровне пупка 80-85 см;
конец 9-го лунного месяца беременности (36 недель) - дно матки поднимается до мечевидного отростка и реберных дуг или 32-34 см над лобком. Это наивысший уровень стояния дна беременной матки. Пупок сглажен. Окружность живота 90 см;
конец 10-го лунного месяца беременности (40 недель) - дно опускается до середины расстояния медлу пупком и мечевидным отростком или 28-32 см над лобком. Пупок выпячивается. Окружность живота 95-98 см. Головка опускается, у первородящих прижимается ко входу в таз или стоит малым сегментом во входе в таз.
По размеру головки. Тщательно ощупывают головку плода; пуговки тазомера устанавливают на самых выдающихся ее пунктах, которые обычно соответствуют области затылка и лба. Лобно-затылочный размер головки в конце 8-го месяца в среднем равен 9,5 см, в конце 9-го - 11 см. Этим методом пользуются с 30-й недели беременности.
По длине плода по Альфельду. Измерение проводят с помощью тазомера. Одна пуговку тазомера устанавливают на нижний полюс головки, другую - на дно матки. Установлено, что расстояние от нижнего полюса головки до тазового конца составляет половину длины плода. Поэтому полученную величину умножают на 2, из полученнного числа вычитают 3-5 см в зависимости от толщины брюшной стенки. Установив таким образом длину плода, делят это число на 5 и получают срок беременности в месяцах.
StudFiles.ru
Определение сроков родов или сроков беременности
Методы определения срока беременности, родов и дородового отпуска:
1. По первому дню последней менструации. Предполагаемый день родов определяется путем прибавления 280 дней к первому дню последней менструации (10 лунных месяцев или 9 календарных плюс 7 дней). Удобнее от первого дня последней менструации отнять 3 месяца и прибавить 7 дней (365-92+7=280) по формуле Негеле.
2. По первому шевелению плода. У первородящих к дате первого шевеления плода (20 нед) прибавляют 20 нед (5 акушерских месяцев = 4 календарным + 18 дней = 140 дням). У повторнородящих к дате первого шевеления плода (18 нед) прибавляют 22 нед (5,5 акушерского месяца = 5 календарным + 1 день = 154 дням).
3. По величине матки (особенно в ранние сроки беременности).
| Срок беременно-сти, нед | Признаки |
| Матка величиной с куриное яйцо | |
| Матка величиной с гусиное яйцо | |
| Матка величиной с мужской кулак, дно у верхнего края лона | |
| Дно матки на середине расстояния между лоном и пупком (на 6 см выше лона) | |
| Матка вытягивает живот, дно ее на расстоянии 11-12 см над лоном, появляются движения плода, выслушивается сердцебиение | |
| Дно матки на уровне пупка, 22-24 см над лоном | |
| Дно матки на 4 см выше пупка, 25-28 см над лоном | |
| Дно матки на середине расстояния между пупком и мечевидным отростком, 30-32 см над лоном, окружность живота на уровне пупка 80-85 см, пупок несколько сглажен, прямой размер головки 9-10 см. | |
| Дно матки у реберных дуг, на уровне мечевидного отростка, окружность живота 90 см, пупок сглажен, прямой размер головки 10-12 см | |
| Дно матки опускается на середину между пупком и мечевидным отростком, 32 см над лоном, окружность живота 96-98 см, пупок выпячен, прямой размер головки 11-12 см. У первородящих головка прижата ко входу в малый таз, у повторнородящих – подвижная. |
4. По данным ультразвукового сканирования.
5. По формуле Скульского:
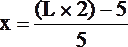 |
где X - предполагаемый срок беременности;
L – длина плода в матке при измерении тазомером;
2 – коэффициент удвоения;
5 в числителе – толщина стенок живота и стенки матки;
5 в знаменателе – цифра, на которую умножают число месяцев для получения длины плода (по формуле Гаазе)
Например:

где 8 – количество акушерских месяцев, или 32 нед беременности.
6.По формуле И.Ф. Жорданиа:
X = L + C,
где x – предполагаемый срок беременности в неделях;
L – длина плода в матке, измеренная тазомером;
С – лобно-затылочный размер.
Например: если L=22 см, С=10 см, то X=32, т.е. срок беременности равен 32 неделям.
После ознакомления с анамнезом приступают к объективному исследованию, которое включает общее и специальное обследование.
ОБЩЕЕ ОБЪЕКТИВНОЕ ОБСЛЕДОВАНИЕ.
Общее объективное исследование проводят с целью выявления заболеваний важнейших органов и систем, которые могут осложнить течение беременности и родов. В свою очередь, беременность может вызвать обострение имеющихся заболеваний, декомпенсацию и т. д.
Объективное исследование производят по общепринятым правилам, начиная с оценки общего состояния, измерения температуры, осмотра кожных покровов и видимых слизистых. Затем обследуют органы кровообращения, дыхания, пищеварения, мочевыделительную, нервную и эндокринную системы.
СПЕЦИАЛЬНОЕ АКУШЕРСКОЕ ОБСЛЕДОВАНИЕ.
Специальное акушерское обследование включает три основных раздела: наружное акушерское исследование, внутреннее акушерское исследование и дополнительные методы исследования.
Наружное акушерское исследование производят путем осмотра, измерения, пальпации и аускультации.
Осмотр позволяет выявить соответствие вида беременной ее возрасту. При этом обращают внимание на рост женщины, телосложение, состояние кожных покровов, подкожной клетчатки, молочных желез и сосков. Особое внимание обращают на величину и форму живота, наличие рубцов беременности (striae gravidarum), эластичность кожи.
Исследование таза имеет значение в акушерстве потому, что его строение и размеры оказывают решающее влияние на течение и исход родов. Нормальный таз является одним из главных условий правильного течения родов. Отклонения в строении таза, особенно уменьшение его размеров, затрудняют течение родов или представляют непреодолимые препятствия для них.
Исследование таза производят путем осмотра, пальпации и измерения его размеров. При осмотре обращают внимание на всю область таза, но особое значение придают пояснично-крестцовому ромбу (ромб Михаэлиса).
Ромбом Михаэлиса называют очертания в области крестца, которые имеют контуры ромбовидной площади. Верхний угол ромба соответствует остистому отростку V поясничного позвонка, нижний - верхушке крестца (место отхождения больших ягодичных мышц), боковые углы - верхне-задним остям подвздошных костей.
На основании формы и размеров ромба можно оценить строение костного таза, обнаружить его сужение или деформацию, что имеет большое значение в ведении родов.
При нормальном тазе ромб соответствует форме квадрата. Его размеры: горизонтальная диагональ ромба равна 10-11 см, вертикальная - 11 см. При различных сужениях таза горизонтальная и вертикальная диагонали будут разного размера, в результате чего будет изменена форма ромба.
При наружном акушерском исследовании измерения производят сантиметровой лентой (окружность лучезапястного сустава, размеры ромба Михаэлиса, окружность живота и высота дна матки над лоном) и акушерским циркулем (тазомером) с целью определения размеров таза и его формы.
Сантиметровой лентой измеряют наибольшую окружность живота на уровне пупка (в конце беременности она равна 90-100 см) и высоту стояния дна матки - расстояние между верхним краем лонного сочленения и дном матки. В конце беременности высота стояния дна матки равна 32-34 см.
Измерение живота и высоты стояния дна матки над лоном позволяет акушеру определить срок беременности, предполагаемый вес плода, выявить нарушения жирового обмена, многоводие, многоплодие.
По наружным размерам большого таза можно судить о величине и форме малого таза. Измерение таза производят тазомером. Только некоторые размеры (выхода таза и дополнительные измерения) можно производить сантиметровой лентой.
Обычно измеряют четыре размера таза - три поперечных и один прямой. Обследуемая находится в положении на спине, акушер сидит сбоку от нее и лицом к ней.
Distantia spinarum- расстояние между наиболее отдаленными точками передневерхних остей подвздошных костей (spina iliaca anterior superior) равно 25-26 см.
Distantia cristarum- расстояние между наиболее отдаленными точками гребешков подвздошных костей (crista ossis ilei) равно 28-29 см.
Distantia trochanterica- расстояние между большими вертелами бедренных костей (trochanter major) равено 31-32 см.
Conjugata externa- расстояние между остистым отростком V поясничного позвонка и верхним краем лонного сочленения. (наружная конъюгата) равно 20-21 см. Для измерения наружной конъюгаты обследуемая поворачивается на бок, нижележащую ногу сгибает в тазобедренном и коленном суставах, а вышележащую вытягивает. Пуговку тазомера ставят между остистым отростком Y поясничного и I крестцового позвонка (надкрестцовую ямку) сзади и на середину верхнего края лонного сочленения спереди.
По величине наружной конъюгате можно судить о размере истинной конъюгаты. Для определения истинной конъюгаты из длины наружной конъюгаты вычитают 9 см при окружности Соловьева 14 см. Например, при наружной конъюгате, равной 20 см, истинная конъюгата равна 11 см, при наружной конъюгате 18 см истинная равна 9 см и т. д.
Разница между наружной и истинной конъюгатой зависит от толщины крестца, симфиза и мягких тканей. Толщина костей и мягких тканей у женщин различна, поэтому разница между размером наружной и истинной конъюгат не всегда точно соответствует 9 см. Для характеристики толщины костей используют измерение окружности лучезапястного сустава и индекса Соловьева. Тонкими считают кости, если окружность лучезапястного сустава до 14 см и толстыми, если окружность лучезапястного сустава больше 14 см. В зависимости от толщины костей при одинаковых наружных размерах таза внутренние его размеры могут быть разными. Например, при наружной конъюгате 20 см и индексе Соловьева 12 см надо из 20 см вычесть 8 см и получим величину истинной конъюгаты – 12 см. При индексе Соловьева 14 см надо из 20 см вычесть 9 см, а при индексе Соловьева 16 см вычесть 10 см, и истинная конъюгата будет равна соответственно 9 и 10 см. О величине истинной конъюгаты можно судить по вертикальному размеру крестцового ромба и размеру Франка. Истинную конъюгату можно более точно определить по диагональной конъюгате.
Диагональной конъюгатой (conjugata diagonalis) называют расстояние от нижнего края симфиза до наиболее выдающейся точки мыса крестца (13 см). Диагональную конъюгату определяют при влагалищном исследовании женщины, которое производят одной рукой.
Прямой размер выхода таза- это расстояние между серединой нижнего края лонного сочленения и верхушкой копчика. При обследовании беременная лежит на спине с разведенными и полусогнутыми в тазобедренных и коленных суставах ногами. Измерение проводят тазомером. Этот размер, равный 11 см, больше истинного на 1,5 см за счет толщины мягких тканей. Поэтому, надо из полученной цифры 11 см вычесть 1,5 см, получим прямой размер выхода из полости малого таза, который равен 9,5 см.
Поперечный размер выхода таза - это расстояние между внутренними поверхностями седалищных бугров. Измерение проводят специальным тазомером или сантиметровой лентой, которые прикладывают не непосредственно к седалищным буграм, а к тканям, покрывающим их; поэтому к полученным размерам 9-9,5 см необходимо прибавить 1,5-2 см (толщина мягких тканей). В норме поперечный размер равен 11 см. Он определяется в положении беременной на спине, ноги она максимально прижимает к животу.
Косые размеры тазаприходится измерять при кососуженных тазах. Для выявления асимметрии таза измеряют следующие косые размеры: расстояние от передневерхней ости одной стороны до задневерхней ости другой стороны (21 см); от середины верхнего края симфиза до правой и левой задневерхних остей (17,5 см) и от надкрестовой ямки до правой и левой передневерхних остей (18 см). Косые размеры одной стороны сравнивают с соответствующими косыми размерами другой. При нормальном строении таза величина парных косых размеров одинакова. Разница, превышающая 1 см, указывает на асимметрию таза.
Боковые размеры таза – расстояние между передневерхней и задневерхней остями подвздошных костей одной и той же стороны (14 см), измеряют его тазомером. Боковые размеры должны быть симметричными и не менее 14 см. При боковой конъюгате 12,5 см роды невозможны.
Угол наклонения таза - это угол между плоскостью входа в таз и плоскостью горизонта. В положении беременной стоя он равен 45-50°. Определяют с помощью специального прибора - тазоугломера.
Сердечные тоны плода выслушивают стетоскопом, начиная со второй половины беременности, в виде ритмичных, ясных ударов, повторяющихся 120-160 раз в минуту. При головных предлежаниях сердцебиение лучше всего прослушивается ниже пупка. При тазовых предлежаниях – выше пупка.
М.С. Малиновский предложил следующие правила для выслушивания сердцебиения плода:
1. при затылочном предлежании – вблизи головки ниже пупка на той стороне, куда обращена спинка, при задних видах – сбоку живота по передней подмышечной линии,
2. при лицевом предлежании – ниже пупка с той стороны, где находится грудка (при первой позиции – справа, при второй – слева),
3. при поперечном положении – около пупка, ближе к головке,
4. при предлежании тазовым концом – выше пупка, вблизи головки, на той стороне, куда обращена спинка плода.
Изучение сердцебиения плода в динамике проводят с помощью мониторинга и УЗИ.
Во второй половине беременности и в родах при пальпации определяют головку, спинку и мелкие части (конечности) плода. Чем больше срок беременности, тем ясней пальпация частей плода. Приемы наружного акушерского исследования (Леопольда-Левиццкого) – это последовательно проводимая пальпация матки, состоящая из ряда определенных приемов. Обследуемая находится в положении на спине. Врач сидит справа от нее лицом к ней.
Первый прием наружного акушерского исследования. Первым приемом определяют высоту стояния дна матки, его форму и часть плода, располагающуюся в дне матки. Для этого акушер ладонные поверхности обеих рук располагает на матке таким образом, чтобы они охватывали ее дно.
Второй прием наружного акушерского исследования.Вторым приемом определяют положение плода в матке, позицию и вид плода. Акушер постепенно опускает руки со дна матки на правую и левую ее стороны и, осторожно надавливая ладонями и пальцами рук на боковые поверхности матки, определяет с одной стороны спинку плода по ее широкой поверхности, с другой – мелкие части плода (ручки, ножки). Этот прием позволяет определить тонус матки и ее возбудимость, прощупать круглые связки матки, их толщину, болезненность и расположение.
Третий прием наружного акушерского исследования. Третий прием служит для определения предлежащей части плода. Третьим приемом можно определить подвижность головки. Для этого одной рукой охватывают предлежащую часть и определяют, головка это или тазовый конец, симптом баллотирования головки плода.
Четвертый прием наружного акушерского исследования. Этот прием, являющийся дополнением и продолжением третьего, позволяет определить не только характер предлежащей части, но и местонахождение головки по отношению к входу в малый таз. Для выполнения этого приема акушер становится лицом к ногам обследуемой, кладет руки по обеим сторонам нижнего отдела матки таким образом, чтобы пальцы обеих рук как бы сходились друг с другом над плоскостью входа в малый таз, и пальпирует предлежащую часть. При исследовании в конце беременности и во время родов этим приемом определяют отношение предлежащей части к плоскостям таза. Во время родов важно выяснить, в какой плоскости таза головка находится своей наибольшей окружностью или большим сегментом. Большой сегмент головки – это наибольшая ее часть, которая проходит через вход в таз при данном предлежании. При затылочном предлежании головки граница большого ее сегмента будет проходить по линии малого косого размера, при передне-головном предлежании – по линии прямого ее размера, при лобном предлежании – по линии большого косого размера, при лицевом предлежании – по линии вертикального размера. Малым сегментом головки называют любую часть головки, расположенную ниже большого сегмента.
О степени вставления головки большим или малым сегментом судят по данным пальпации. При четвертом наружном приеме пальцы продвигают вглубь и скользят ими по головке вверх. Если при этом кисти рук сходятся, головка стоит большим сегментом во входе в таз или опустилась глубже, если пальцы расходятся - головка находится во входе малым сегментом. Если головка в полости таза, она наружными приемами не определяется.
Внутреннее (влагалищное) исследование. Внутреннее акушерское исследование выполняют одной рукой (двумя пальцами, указательным и средним, четырьмя – полурукой, всей рукой). Внутреннее исследование позволяет определить предлежащую часть, состояние родовых путей, наблюдать динамику раскрытия шейки матки во время родов, механизм вставления и продвижения предлежащей части и др. У рожениц влагалищное исследование производят при поступлении в родовспомогательное учреждение, и после излития околоплодных вод. В дальнейшем влагалищное исследование производят только по показаниям. Такой порядок позволяет своевременно выявить осложнения течения родов и оказать помощь. Влагалищное исследование беременных и рожениц является серьезным вмешательством, которое должны выполнять с соблюдением всех правил асептики и антисептики.
Внутреннее исследование начинают с осмотра наружных половых органов (оволосение, развитие, отек вульвы, варикозное расширение вен), промежности (ее высота, ригидность, наличие рубцов) и преддверья влагалища. Во влагалище вводят фаланги среднего и указательного пальцев и производят его обследование (ширина просвета и длина, складчатость и растяжимость стенок влагалища, наличие рубцов, опухолей, перегородок и других патологических состояний). Затем находят шейку матки и определяют ее форму, величину, консистенцию, степень зрелости, укорочение, размягчение, расположение по продольной оси таза, проходимость зева для пальца. При исследовании в родах определяют степень сглаженности шейки (сохранена, укорочена, сглажена), степень раскрытия зева в сантиметрах, состояние краев зева (мягкие или плотные, толстые или тонкие). У рожениц при влагалищном исследовании выясняют состояние плодного пузыря (целостность, нарушение целостности, степень напряжения, количество передних вод). Определяют предлежащую часть (ягодицы, головка, ножки), где они находятся (над входом в малый таз, во входе малым или большим сегментом, в полости, в выходе таза). Опознавательными пунктами на головке являются швы, роднички, на тазовом конце - крестец и копчик. Пальпация внутренней поверхности стенок таза позволяет выявить деформацию его костей, экзостозы и судить о емкости таза. В конце исследования, если предлежащая часть стоит высоко, измеряют диагональную конъюгату (conjugata diagonalis), расстояние между мысом (промонториум) и нижним краем симфиза (в норме – 13см). Для этого пальцами, введенными во влагалище, стараются достичь мыса и концом среднего пальца касаются его, указательный палец свободной руки подводят под нижний край симфиза и отмечают на руке то место, которое непосредственно соприкасается с нижним краем лонной дуги. Затем выводят из влагалища пальцы, обмывают их. Ассистент измеряет на руке отмеченное расстояние сантиметровой лентой или тазомером. По размерам диагональной конъюгаты можно судить о размерах истинной конъюгаты. Если индекс Соловьева (0.1 от окружности Соловьева) до 1,4 см, то из размера диагональной конъюгаты вычитают 1,5 см, а если больше 1,4 см, то вычитают 2 см.
studopedia.ru
Читайте также
![Определение беременности на ранних сроках Определение беременности на ранних сроках]() Определение беременности на ранних сроках
Определение беременности на ранних сроках![Минимальный срок определения беременности Минимальный срок определения беременности]() Минимальный срок определения беременности
Минимальный срок определения беременности![Определение пола на 12 неделе беременности Определение пола на 12 неделе беременности]() Определение пола на 12 неделе беременности
Определение пола на 12 неделе беременности![Определение беременности с помощью йода фото Определение беременности с помощью йода фото]() Определение беременности с помощью йода фото
Определение беременности с помощью йода фото![Определение срока окупаемости проекта Определение срока окупаемости проекта]() Определение срока окупаемости проекта
Определение срока окупаемости проекта![Определение сроков хранения документов проводится по перечню Определение сроков хранения документов проводится по перечню]() Определение сроков хранения документов проводится по перечню
Определение сроков хранения документов проводится по перечню![Приметы определения пола ребенка при беременности Приметы определения пола ребенка при беременности]() Приметы определения пола ребенка при беременности
Приметы определения пола ребенка при беременности![Определение беременности в домашних условиях без теста Определение беременности в домашних условиях без теста]() Определение беременности в домашних условиях без теста
Определение беременности в домашних условиях без теста![Электрический ток определение Электрический ток определение]() Электрический ток определение
Электрический ток определение![Автомобиль определение Автомобиль определение]() Автомобиль определение
Автомобиль определение![Административное право определение Административное право определение]() Административное право определение
Административное право определение![3 Закон ньютона определение 3 Закон ньютона определение]() 3 Закон ньютона определение
3 Закон ньютона определение
 Определение беременности на ранних сроках
Определение беременности на ранних сроках Минимальный срок определения беременности
Минимальный срок определения беременности Определение пола на 12 неделе беременности
Определение пола на 12 неделе беременности Определение беременности с помощью йода фото
Определение беременности с помощью йода фото Определение срока окупаемости проекта
Определение срока окупаемости проекта Определение сроков хранения документов проводится по перечню
Определение сроков хранения документов проводится по перечню Приметы определения пола ребенка при беременности
Приметы определения пола ребенка при беременности Определение беременности в домашних условиях без теста
Определение беременности в домашних условиях без теста Электрический ток определение
Электрический ток определение Автомобиль определение
Автомобиль определение Административное право определение
Административное право определение 3 Закон ньютона определение
3 Закон ньютона определение