Тромбиновое время
Тромбиновое время в плазме в норме – 12 - 16 с.
Тромбиновое время - время, необходимое для образования сгустка фибрина в плазме при добавлении к ней тромбина. Оно зависит только от концентрации фибриногена и активности ингибиторов тромбина (антитромбин III, гепарин, парапротеины); используется для оценки как третьей фазы свертывания крови - образования фибрина, так и состояния естественных и патологических антикоагулянтов.
В клинике определение тромбинового времени чаще всего преследует следующие цели:
• контроль за гепаринотерапией, особенно при использовании гепарина с высоким молекулярным весом;
• контроль за фибринолитической терапией;
• диагностика гиперфибринолитических состояний;
• диагностика афибриногенемии и дисфибриногенемии.
Тромбиновое время, являясь косвенным показателем содержания фибриногена, удлиняется при наследственных и приобретенных афибриногенемиях и гипофибриногенемиях (при тяжелых поражениях печени, фибринолизе, остром ДВС-синдроме). Удлиняется тромбиновое время и при парапротеинемиях.
Определение тромбинового времени является одним из распространенных методов контроля за лечением гепарином и фибринолитиками. В этих случаях тромбиновое время должно увеличиваться в 2 - 3 раза. При проведении тромболитической терапии определение тромбинового времени рекомендуется проводить каждые 4 ч, при этом следует помнить, что если тромбиновое время превышает оптимальное значение более чем в 2 - 3 раза, доза стрептокиназы должна быть больше, чтобы увеличить потребление плазминогена и снизить образование плазмина; если тромбиновое время уменьшается до уровня ниже оптимального значения, дозу стрептокиназы следует уменьшить для того, чтобы часть плазминогена не была блокирована в форме активатора, а чтобы он полностью превращался в плазмин.
studopedia.ru
/ тест_контроль_2001_с_ответами
50
В сопроводительном бланке к материалу, поступающему в
лабораторию, должно быть указано следующее, кроме:
1. Фамилия,И.О. больного ( номер истории болезни).
2. Вид исследования.
3. Предполагаемый диагноз.
4. Фамилия лечащего врача.
5. Метод исследования.
В районе деятельности клинико-диагностической лаборатории
для характеристики нормы нужно ориентироваться на
значения аналитов
1. Приведенные в справочной литературе.
2. Приведенные в инструкциях к использованным наборам.
3. Референтные значения контрольных сывороток.
4. Выведенные для данной местности и приведенные в
бланке лаборатории.
5. Из любого из перечисленных источников.
Погрешность нельзя выявить
1. Методом параллельных проб.
2. Выбором аналитического метода.
3. Последовательной регистрацией анализов.
4. Обсуждением результата с лечащим врачом.
5. Пересчетом результата в другую систему единиц измерения.
Контрольные материалы по свойствам и внешнему виду:
1. Могут быть произвольными.
2. Должны иметь сходство с клиническим материалам.
3. Должны быть тождественными клиническому материалу.
4. Должны быть стойкими к замораживанию.
5. Все перечисленное верно.
Воспроизводимость измерения - это качество измерения, отражающее
1. Близость результатов к истинному значению измеряемой величины.
2. Близость результатов измерений, выполняемых в одинаковых
условиях
3. Близость результатов измерений, выполняемых в разных условиях.
4. Близость к нулю систематических ошибок в их результатах.
5. Все перечисленное.
Правильность измерения - это качество измерения, отражающее
1. Близость результатов к истинному значению измеряемой величины.
2. Близость результатов измерений, выполняемых в одинаковых
условиях.
3. Близость результатов измерений, выполняемых в разных условиях.
4. Близость к нулю систематических ошибок в их результатах.
5. Все перечисленное.
Сходимость измерения - это качество измерения, отражающее
1. Близость результатов к истинному значению измеряемой величины.
2. Близость результатов измерений, выполняемых в одинаковых
условиях.
3. Близость результатов измерений, выполняемых в разных условиях.
4. Близость к нулю систематических ошибок в их результатах.
5. Все перечисленное.
Точность измерения - это качество измерения, отражающее
1. Близость результатов к истинному значению измеряемой величины.
2. Близость результатов измерений, выполняемых в одинаковых
условиях.
3. Близость результатов измерений, выполняемых в разных условиях.
4. Близость к нулю систематических ошибок в их результатах.
5. Все перечисленное.
Слитую сыворотку собственного приготовления н е л ь з я использовать
1. Для контроля воспроизводимости.
2. Для контроля сходимости.
3. Для контроля правильности.
4. Для определения диапазона прямолинейного хода
калибровочного графика.
5. Ни в одном из перечисленных случаев.
Контрольная карта - это
1. Перечень нормативных величин.
2. Порядок манипуляций при проведении анализа.
3. Схема расчета результатов.
4. Графическое изображение сопоставимых измеряемых величин
по мере их получения.
5. Все перечисленное.
Критерий будет "предупредительным" при следующих значениях на
контрольной карте
1. 6 значений подряд находятся по одну сторону от линии
средней арифметической величины.
2. 3 следующих один за другим значения находятся вне пределов +- 1 сигмы.
3. 1 значение находится вне пределов +- 2 сигм.
4. 6 результатов подряд имеют тенденцию однообразного
отклонения (возрастают или понижаются).
5. В любом из перечисленных вариантов.
Основное требование межлабораторного контроля качества
1. Анализ контрольных проб проводится отдельно от анализируемых проб.
2. Анализ контрольных проб проводится заведующим лабораторией.
3. Анализ контрольных проб включается в обычный ход работы лаборатории.
4. Проводится любым лаборантом.
5. Все перечисленное верно.
Преобладающими клетками гнойного инфильтрата при остром
воспалении являются
1. Нейтрофилы.
2. Лимфоциты.
3. Эпителиальные клетки.
4. Плазматические клетки.
5. Все перечисленное.
Альвеолярные макрофаги происходят из
1. Клеток Купфера.
2. Альвеоцитов.
3. Нейтрофилов.
4. Моноцитов крови.
5. Клеток цилиндрического эпителия.
Рак развивается из
1. Соединительной ткани.
2. Мышечной ткани.
3. Эпителиальной ткани.
4. Нервной ткани.
5. Мезенхимальной ткани.
Укажите правильную последовательность воспаления
а. пролиферация, б. экссудация, в. альтерация
1. б,в,а.
2. а,в.б.
3. в,а,б.
4. в,б,а.
5. а,б,в.
В диагностике рака печени наибольшую информативность представляют
сочетания следующих онкомаркеров
1. AFP + CA-19-9.
2. CEA + CA-19-9.
3. AFP + HCG.
4. CA-19-9 + ферритин.
5. CEA + NSE (нейрон-специфическая енолаза).
Функциями С-реактивного белка являются:
а. регуляция процесса воспаления, б. опсонизация (связывание)
в. специфическая иммунная защита, г. транспорт газов
1. а,б.
2. а,в.
3. а,г.
4. б,в.
5. б,г.
В основу классификации клинических стадий ВИЧ-инфекции положены
следующие показатели Т-клеточного иммунитета:
1. Количество CD4+ Т-лимфоцитов.
2. Количество CD8+ Т-лимфоцитов.
3. Наличие антител к env и core белкам ВИЧ.
4. Продукция интерлейкинов.
5. Соотношение CD4+/CD8+.
Часто встречающиеся инфекции при дефектах фагоцитоза
а. бактериальные, б. вирусные, в. паразитарные, г. грибковые
1. а,г.
2. б.
3. в,г.
4. а,б,в,г.
5. б,в.
При иммунодиагностике рака молочной железы используются следующие
онкомаркеры: а. PSA (простатспецифический антиген)
б. CEA (раково-эмбриональный антиген), в. CA-15-3, г. CA-19-9
1. а.
2. б,в.
3. в,г.
4. а,б,в,г.
5. г.
При использовании стандартных эритроцитов для определения
группы крови детей до 5 лет могут быть ошибки из-за
1. Низкий титр агглютининов сыворотки.
2. "Слабые" агглютиногены эритроцитов.
3. В крови присутствуют панагглютинины.
4. В крови присутствуют аутоантитела.
5. Все перечисленное верно.
Группу крови по стандартным эритроцитам нельзя определять
1. Взрослому мужчине.
2. Юноше.
3. Подростку.
4. Новорожденному.
5. Беременной женщине.
Положительная прямая проба Кумбса невозможна при
1. Гемотрансфузиях.
2. Аутоиммунной гемолитической анемии.
3. Лимфосаркоме.
4. Холецистите.
5. Все перечисленное верно.
Инициатором начала свертывания крови является
1. Фактор I.
2. Фактор X.
3. Фактор XII.
4. Прекалликреин.
5. Протромбин.
Индуктором агрегации тромбоцитов является
1. Аспирин.
2. АМФ.
3. АДФ.
4. Мочевина.
5. Протромбин.
Печень не принимает участие в синтезе
1. Фактора III.
2. Фактора VII.
3. Фибриногена.
4. Протромбина.
5. Фактора IX.
Определение тромбинового времени используется для
1. Контроль за гепаринотерапией.
2. Наблюдение за ПДФ.
3. Оценки антитромбиновой активности.
4. Диагностики дисфибриногенемии.
5. Всего перечисленного.
Причиной ДВС-синдрома могут быть все следующие эндогенные
факторы, КРОМЕ
1. Тканевого тромбопластина.
2. Гипергликемия.
3. Повреждения эндотелия.
4. Лейкоцитарных протеаз.
5. Активации моноцитов.
Гепаринотерапию можно контролировать
1. Активированным частичным тромбопластиновым временем.
2. Лизисом эуглобулинов.
3. Ретракцией кровяного сгустка.
4. Концентрацией фибриногена.
5. Агрегацией тромбоцитов.
АЧТВ удлиняется в следующих случаях КРОМЕ
1. Гемофилии А,В,С,.
2. Передозировки антикоагулянтов непрямого действия.
3. Дефиците VII фактора.
4. Наличии ингибиторов свертывания крови.
5. Снижении концентрации фибриногена.
Удлинение времени кровотечения характерно для
1. Тромбоцитопении различного генеза.
2. Тромбоцитопатии.
3. ДВС-синдром.
4. Лечение дезагрегантами, аспирином, гепарином.
5. Все перечисленное верно.
Болезнь Виллибранда связана с
1. Дефектом антигена фактора VIII-В.
2. Дефектом фактора VIII-К.
3. Патологией печени.
4. Снижением фибриногена.
5. Дефектом гранул тромбоцитов.
При острой форме ДВС-синдрома
1. Фибриноген снижается.
2. АЧТВ укорачивается.
3. Тромбиновое время укорачивается.
4. Продукты деградации фибрина не обнаруживаются.
5. Повышается количество тромбоцитов.
АЧТВ отражает
1. Состояние тромбоцитарного звена гемостаза.
2. Сосотояние фибринолитической системы.
3. Внутренний путь активации протромбиназы.
4. Состояние антикоагулянтного звена.
5. Реологические свойства крови.
Фибринообразование следует контролировать
1. Фибриногеном.
2. Протромбиновым временем.
3. Активированным частичным тромбопластиновым временем.
4. Антитромбином III.
5. Определением протеина С.
Определение продуктов деградации фибрина (ПДФ) в плазме
показано для
1. Контроля за лечением фибринолитиками.
2. Мониторинга использования активаторов плазминогена
при лечении тромбоэмболий.
3. Диагностики ДВС-синдрома.
4. Все перечисленное верно.
5. Все перечисленное неверно.
Для предтромботического состояния характерно
1. Повышение фибринолитической активности.
2. Повышение агрегации и адгезии тромбоцитов.
3. Гипофибриногенемия.
4. Гипокоагуляция.
5. Тромбоцитопатия.
Ошибка при исследовании гемостаза может возникнуть из-за
1. Гемолиза.
2. Присутствия гепарина.
3. Неправильного соотношения антикоагулянта и крови.
4. Нестабильной температуры.
5. Все перечисленное верно.
Анизоцитоз - это изменение
1. Формы эритроцитов.
2. Количества эритроцитов.
3. Содержания гемоглобина в эритроците.
4. Размера эритроцита.
5. Всех перечисленных параметров.
Пойкилоцитоз - это изменение
1. Формы эритроцитов.
2. Размера эритроцитов.
3. Интенсивности окраски эритроцитов.
4. Объема эритроцитов.
5. Всех перечисленных параметров.
К развитию микросфероцитоза могут привести
1. Наследственный дефект белков мембраны эритроцитов.
2. Повреждение эритроцитарной мембраны эритроцитарными антителами.
3. Наследственный дефицит эритроцитарных энзимов.
4. Все перечисленное верно.
5. Все перечисленное неверно.
Низкий цветовой показатель характерен для
1. Свинцовой интоксикации.
2. Железодефицитной анемии .
3. Пароксизмальной ночной гемоглобинурии.
4. Всех перечисленных заболеваниях.
5. Нет правильного ответа.
Цветовой показатель близкий к 1.0 отмечается при
1. Апластической анемии.
2. Эритроцитопатии.
3. Острой постгеморрагической анемии.
4. Во всех перечисленных заболеваниях.
5. Ни при одном из перечисленных заболеваний.
Высокий цветовой показатель отмечается при
1. В-12 дефицитной анемии.
2. Фолиеводефицитной анемии.
3. Наследственном отсутствии транскобаламина.
4. Всех перечисленных заболеваниях.
5. Ни при одном из перечисленных.
Среднее содержание гемоглобина в эритроците повышено при
1. Мегалобластные анемии.
2. Железодефицитные анемии.
3. Анемии при злокачественных опухолях.
4. Все перечисленное верно.
5. Все перечисленное неверно.
Средний объем эритроцита увеличен
1. Железодефицитная анемия.
2. Талассемия.
3. Гемоглобинопатии.
4. В12-дефицитная анемия.
5. Все перечисленное верно.
Для дефицита фолиевой кислоты и витамина В-12 характерно
1. Пойкилоцитоз.
2. Мегалоцитоз.
3. Базофильная пунктация эритроцитов.
4. Эритроциты с тельцами Жолли и кольцами Кебота.
5. Все перечисленное.
Причиной гиперсегментации нейтрофилов НЕ может быть,
1. Дефицит фолиевой кислоты.
2. Дефицит витамина В12.
3. Наследственные аномалии сегментации нейтрофилов.
4. Дефицит железа.
5. Хронический миелолейкоз.
Подсчет эритроцитов рекомендуется проводить сразу после взятия крови при
1. Железодефицитных анемиях.
2. Гемолитических анемиях.
3. Апластических анемиях.
4. В12 дефицитных анемиях.
5. Всех перечисленных анемиях.
Резкое снижение количества миелокариоцитов в костном мозге наблюдается при
1. Анемии Фанкони.
2. Цитостатической болезни.
3. Миелотоксическом агранулоцитозе.
4. Всех перечисленных болезнях.
5. Ни при одном из перечисленных.
В мазке костного мозга индекс Л/Э 1:2, индекс созревания
эритрокариоцитов 0,4 Это характерно для
1. Острого эритромиелоза.
2. Железодефицитной анемии.
3. Лейкемоидной реакции.
4. Гипопластической анемии.
5. Всех перечисленных состояний..
Гемоглобин выполняет функцию
1. Транспорта метаболитов.
2. Пластическую.
3. Транспорта кислорода и углекислоты.
4. Энергетическую.
5. Транспорт микроэлементов.
У здорового взрослого человека можно получить методом
электрофореза следующие виды гемоглобинов
1. Hb H и Hb F.
2. Hb A, Hb A2, Hb F.
3. Hb A, Hb E.
4. Hb S, Hb A, Hb F.
5. Hb A, Hb D, Hb S.
Патологическим типом гемоглобина не является
1. Hb F.
2. Hb S.
3. Hb M.
4. Hb C.
5. Все перечисленное.
Разделение гемоглобинов можно провести
1. Химическим методом.
2. Электрофорезом.
3. Гидролизом.
4. Протеолизом.
5. Высаливанием.
К производным гемоглобина относят все перечисленные
вещества, КРОМЕ
1. Оксигемоглобина.
2. Оксимиоглобина.
3. Сульфогемоглобина.
4. Метгемоглобина.
5. Карбоксигемоглобина.
Синтез в эритроцитах гемоглобина "S" сопровождается развитием
1. Апластической анемии.
2. Гипохромной анемии.
3. Мегалобластной анемии.
4. Серповидно-клеточной анемии.
5. Нормохромной аенмии.
При бета-талассемии наблюдается
1. Увеличение синтеза бета-цепей глобина.
2. Снижение синтеза бета-цепей глобина.
3. Увеличение синтеза гамма-цепей глобина.
4. Снижение синтеза альфа-цепей глобина.
5. Снижение синтеза гемоглобина.
Недостаточность глюкозо-6-фосфатдегидрогеназы
протекает по типу
1. Гемолитической анемии.
2. Гиперхромной анемии.
3. Апластической анемии.
4. Железодефицитной анемии.
5. Сидеробластной анемии.
В костномозговом пунктате найдено: миелокариоцитов 15тыс/мкл,
лимфоцитов 65%, единичные гранулоциты и эритробласты, отмечается
повышенный процент плазматических клеток, липофагов, содержащих
бурый пигмент, мегакариоциты не обнаружены, указанная картина
костного мозга характерна для
1. Апластической фазы острого лейкоза.
2. Апластической анемии.
3. Парциальной красноклеточной аплазии (ПККА).
4. Хронического миелолейкоза.
5. Всего перечисленного.
Мужчина 52 лет, жалобы на боли в костях, в крови моноцитоз (20%),
СОЭ 80 мм/ч, на рентгенограмме костей черепа мелкие множественные
дефекты, в пунктате грудины количество плазматических клеток
увеличено до 50%. Предположительный диагноз
1. Острый лейкоз.
2. Анемия.
3. Миеломная болезнь.
4. Агранулоцитоз.
5. Микросфероцитоз.
Мальчик 10 лет, поступил с подозрением на острый лейкоз, состояние
тяжелое, кожа бледно-желтушная, склеры иктеричные, башенный череп,
высокое стояние твердого неба, печень и селезенка увеличены,
анализ крови: выраженная нормохромная анемия, микросфероцитоз,
ретикулоцитоз (8%), лейкоциты 19тыс/мкл, сдвиг миелоцитов (3%),
тромбоциты в норме, миелограмма без особенностей. Наиболее
вероятный диагноз
1. Острый лейкоз.
2. Апластическая анемия.
3. Микросфероцитарная гемолитическая анемия.
4. Инфекционный мононуклеоз.
5. Миеломная болезнь.
Костный мозг беден клеточными элементами, миелокариоциты почти
полностью отсутствуют, обнаруживаются ретикулярные клетки стромы,
лимфоциты, плазматические клетки, единичные тканевые базофилы,
указанная картина характерна для
1. Инфекционного мононуклеоза.
2. Хронического миелолейкоза.
3. Апластичской анемии.
4. Болезни Вальденстрема.
5. Железодефицитной анемии.
Больной 22 года, клиника острого живота, анализ крови:
гемоглобин немного снижен, СОЭ в пределах нормы,
лейкоциты 25 10_9/л, в лейкоцитарной формуле бластные
клетки составляют 87%. Указанная картина характерна для
1. Инфекционного мононуклеоза.
2. Острого перитонита.
3. Апластической анемии.
4. Острого лейкоза.
5. Всех перечисленных заболеваний.
Агранулоцитоз может развиваться при
1. Коллагенозах.
2. Сепсисе.
3. Медикаментозной терапии.
4. Метастазах в костный мозг.
5. Всех перечисленных состояниях.
Агранулоцитоз может развиваться при
1. Инфекционных заболеваниях.
2. Аутоимунных процессах.
3. Лучевой болезни.
4. Алиментарно-токсической алейкии.
5. Все перечисленное верно.
Наиболее часты осложнения агранулоцитоза:
1. Бактериальные инфекции.
2. Геморрагии, кровотечения.
3. Анемия.
4. Лейкемоидная реакция.
5. Тромбоз сосудов.
Для подсчета тромбоцитов может быть использован любой
из перечисленных методов, кроме
1. В камере с применением фазовоконтрастного устройства.
2. В мазках крови.
3. В камере Горяева.
4. На гематологическом анализаторе.
5. Тробоэластограммой.
Снижение количества тромбоцитов в периферической крови
происходит в результате
1. Редукции мегакариоцитарного аппарата костного мозга,
нарушения отшнуровки тромбоцитов от мегакариоцитов
2. Снижения продолжительности жизни тромбоцитов.
3. Повышенного потребления тромбоцитов.
4. Разрушения тромбоцитов антитромбоцитарными
антителами
5. Всех перечисленных причин.
Для дифференциальной диагностики железодефицитной анемии и анемии
хронических заболеваний важное значение имеет определение
1. Сывороточного железа и ОЖСС.
2. Концентрации трансферрина в крови.
3. Концентрации ферритина в крови.
4. Исследование миелограммы.
5. Всех перечисленных параметров.
В дифференциальной диагностике агранулоцитоза и острого лейкоза
по периферической крови имеет значение
1. Степень нейтропении.
2. Наличие лейкопении.
3. Наличие токсической зернистости в нейтрофилах.
4. Отсутствие бластов.
5. Все перечисленное.
Для варианта миелодиспластического синдрома - рефрактерной анемии характерно
1. Анизоцитоз.
2. Пойкилоцитоз.
3. Нормо и гиперхромия.
4. Гиперклеточный костный мозг.
5. Все перечисленные признаки.
Бластные клетки характеризуются ядерно-цитоплазматическим соотношением:
1. В пользу цитоплазмы.
2. В пользу ядра.
3. Значение не имеет.
4. Разное соотношение.
5. В бластных клетках ядерно-цитоплазматическое соотношение отсутствует.
Диагностика алейкемических форм острого лейкоза проводится по
1. Мазку периферической крови.
2. Трепанобиопсии подвздошной кости.
3. Пунктату лимфоузла.
4. Цитохимическому исследованию.
5. Всеми перечисленными методами.
Для установления варианта острого лейкоза наибольшее значение имеет
1. Мазок периферической крови.
2. Пунктат костного мозга.
3. Трепанобиопсия подвздошной кости.
4. Цитохимический метод.
5. Все перечисленное.
Для острого миелобластного лейкоза наиболее характерным
цитохимическим показателем является определение
1. Миелопероксидазы.
2. Гликогена.
3. Щелочная фосфатаза.
4. Неспецифической эстеразы.
5. Нет достоверного теста.
Для острого монобластного лейкоза наиболее характерно цитохимическое определение
1. Гликогена.
2. Миелопероксидазы.
3. Неспецифической эстеразы, подавляемой фторидом натрия.
4. Липидов.
5. Все способы равноценны.
Для лейкограммы обострения хронического миелолейкоза харктерно
все перечисленное, кроме
1. Уменьшения количества бластных элементов.
2. Увеличения количества бластных элементов.
3. Уменьшения зрелых гранулоцтиов.
4. Уменьшения числа тромбоцитов.
5. Ничего из перечисленного.
При остром лейкозе наиболее характерными показателями периферической
крови являются
1. Анемия, тромбоцитопения, лейкоцитоз с присутствием бластных форм.
2. Умеренная анемия, тромбоцитоз, гиперлейкоцитоз с левым сдвигом
в лейкограмме до миелоцитов.
3. Умеренная анемия и тромбоцитопения, лейкоцитоз с лимфоцитозом.
4. Эритроцитоз, тромбоцитоз, небольшой лейкоцитоз с нейтрофилезом.
5. Нормальное количество эритроцитов и тромбоцитов, небольшая
лейкопения без особых сдвигов в лейкограмме.
Для эритромиелоза наиболее характерно
1. Нормальное количество эритроцитов, тромбоцитов и нейтрофилв.
2. Анемия, тромбоцитопения, гиперлейкоцитоз.
3. Умеренная анемия, ретикулоцитоз, нормальное количество тромбоцитов,
лейкопения с лимфоцитозом.
4. Нормо- или гиперхромная анемия, тромбоцитопения, лейкопения и
эритробластоз.
5. Все перечисленное.
Для развернутой стадии хронического миелолейкоза наиболее характерно
1. Лейкопения с гранулоцитопенией.
2. Небольшой лейкоцитоз, нейтрофилез с левым сдвигом до палочкоядерных форм.
3. Гиперлейкоцитоз, нейтрофилез с левым сдвигом до миелоцитов,
промиелоцитов, миелобластов.
4. Лейкоцитоз с лимфоцитозом.
5. Анемия, эритробластоз, ретикулоцитоз..
Для типичного течения хронического лимфолейкоза наиболее характерны
1.Лейкопения с небольшим лимфоцитозом .
2.Лейкоцитоз с нейтрофилезом .
3.Нормальное количество лейкоцитов с небольшим лимфоцитозом .
4.Лейкоцитоз с абсолютным лимфоцитозом.
5.Лейкопения с лимфоцитопенией .
При остром лимфобластном лейкозе бластам свойственны следующие
положительные реакции
1.На миелопероксидазу .
2.На липиды .
3.На неспецифические эстеразы .
4.Диффузная ШИК-реакция .
5.Гранулярная ШИК-реакция.
В период полной ремиссии острого лейкоза в миелограмме
бластные клетки не должны превышать
1.1% .
2.5%.
3.10% .
4.20% .
5.Нет принятых границ .
Выраженная тромбоцитопения с геморрагическим синдромом
часто сопрвождает
1.Острый лейкоз.
2.Хронический миелолейкоз .
3.Эритремию .
4.Лимфогранулематоз .
5.Хронический моноцитарный лейкоз .
Клетки при остром промиелоцитарном лейкозе отличаются от
нормальных промиелоцитов
1. Сетчатым расположением хроматина в ядре.
2. Ядерным полиморфизмом.
3. Наличием клеток со складчатыми уродливыми ядрами.
4. Наличием в цитоплазме палочек Ауэра.
5. Все перечисленное верно.
При остром бронхитах в мокроте обнаруживают
1. Кристаллы гематоидина.
2. Эластические волокна.
3. Спирали Куршмана.
4. Цилиндрический мерцательный эпителий.
5. Все перечисленные элементы.
Для бронхиальной астмы в мокроте характерны
1. Спирали Куршмана.
2. Кристаллы Шарко-Лейдена.
3. Скопления эозинофилов.
4. Эпителий бронхов.
5. Все перечисленное верно.
При актиномикозе легких в мокроте обнаруживают
1. Кристаллы гематоидина.
2. Обызвествленные эластические волокна.
3. Казеозный некроз (детрит).
4. Друзы актиномицетов.
5. Все перечисленное.
Коралловидные эластические волокна обнаруживают в мокроте при
1. Бронхопневмонии.
2. Кавернозном туберкулезе.
3. Раке.
4. Актиномикозе.
5. Бронхиальной астме.
Для распада первичного туберкулезного очага характерны
1. Эластические волокна.
2. Кристаллы гематоидина.
3. Спирали Куршмана.
4. Скопления эозинофилов.
5. Обызвествленные эластические волокна.
При бронхиальной астме в мокроте можно обнаружить
1. Пробки Дитриха.
2. Кристаллы гематоидина.
3. Кристаллы Шарко-Лейдена.
4. Фибрин.
5. Коралловидные волокна.
Свободная соляная кислота выявляется в присутствии
1. Фенолфталеина
2. Диметиламидоазобензола
3. Ализаринсульфоновокислого натра
4. Всех вышеперечисленных веществ
5. Ни одного из перечисленных веществ
Кислотный остаток желудочного сока составляет
1. Молочная кислота
2. Молочная, масляная, валериановая, уксусная и др. органические
кислоты
3. Органические кислоты и кисло реагирующие фосфаты
4. Соляная кислота
5. Все перечисленное
Связанную соляную кислоту оттитровывают в присутствии
1. Фенолфталеина
2. Диметиламидоазобензола
3. Ализаринсульфоновокислого натра
4. Любого из перечисленных веществ
5. Кислоту, связанную с белком, оттитровывать нельзя
Нормальные величины общей кислотности желудочного сока
1. 10-20 ммоль/л
2. 20-40 ммоль/л
3. 40-60 ммоль/л
4. 60-80 ммоль/л
5. 80-100 ммоль/л
Нормальные величины свободной соляной кислоты
StudFiles.ru
Протромбиновое время это:
Протромбиновое времяПротромбиновое время (ПТВ) и его производные протромбиновый индекс (ПТИ) и международное нормализованное отношение (МНО) — лабораторные показатели, определяемые для оценки внешнего пути свёртывания крови. Используются при оценке системы гемостаза в целом, эффективности терапии варфарином, степени нарушения печеночной функции (синтеза факторов коагуляции), степени насыщения витамином К. ПТВ позволяет оценить активность факторов свертывания I, II, V, VII и X. Зачастую определяется вместе с показателем активированное частичное тромбопластиновое время (АЧТВ), которое оценивает внутренний путь свертывания крови.
Содержание
|
Лабораторное измерение
Нормальное значение
Нормальный показатель протромбинового времени — 11-16 секунд, для МНО — 0,8-1,2. При терапии пероральными антикоагулянтами (варфарином) требуется более высокий целевой уровень МНО — обычно в диапазоне 2-3[1].
Методология
При определении протромбинового времени чаще всего используется плазма крови. Кровь набирается в пробирку с цитратом натрия, который действует как антикоагулянт, связывая кальций в образце крови. Кровь осторожно перемешивается, затем центрифугируется для отделения клеток крови от плазмы. У новорожденных для анализа используется цельная кровь [2] Далее анализ выполняется автоматически при температуре 37 С. К образцу плазмы добавляется избыток кальция (таким образом, нейтрализуется эффект цитрата), что возвращает способность плазмы к свёртыванию. Для точного измерения пропорция крови и цитрата в пробирке должна быть фиксированной (обычно используется соотношение 9:1). Многие лаборатории отказываются выполнять анализ если пробирка заполнена кровью не до конца — и таким образом содержит относительно большой объем цитрата. Далее к плазме с кальцием добавляется тканевой фактор (также известен как III фактор свертывания крови) и засекается время до образования сгустка, что определяется при оптическом измерении. В некоторых лабораториях используется механическое определение момента образования сгустка, что позволяет более точно определять ПТВ в случае большого количества жировых капель в плазме и при гипербилирубинемии.
Протромбиновый индекс
— рассчитывается как отношение ПТВ контрольной плазмы к ПТВ исследуемой плазмы пациента, выражается в процентах.
Международное нормализованное отношение
Результаты протромбинового времени у здоровых индивидумов варьируют в зависимости от типа реагента — тканевого фактора (тромбопластина), используемого в разных лабораториях. Показатель МНО был введен в клиническую практику, чтобы стандартизировать результаты теста ПТВ. Производители реагента (тканевого фактора) для теста ПТВ обязаны указывать МИЧ (международный индекс чувствительности) для реагентов. МИЧ показывает активность тканевого фактора в данной произведенной партии реагента в сравнении со стандартизованным образцом. Значение МИЧ обычно между 1,0 и 2,0. МНО рассчитывается — как отношение ПТВ пациента к нормальному ПТВ, возведенное в значение МИЧ использованного при тесте реагента. МНО= (ПТВ пациента/ПТВ норма)МИЧ
Интерпретация
Протромбиновое время — это время образования сгустка после добавления в плазму тканевого фактора (реагент получают из тканей животных). Данный показатель позволяет оценить внешний и общий пути свертывания крови. Скорость коагуляции крови по внешнему пути сильно зависит от концентрации VII фактора свертывания крови. VII фактор — белок с короткой продолжительностью жизни, для его синтеза необходим витамин К. ПТВ может быть удлинено в результате дефицита витамина К, возникающего при применении варфарина (желательный клинический эффект), при синдроме мальадсобции, при недостаточной бактериальной колонизации кишечника (например у новорожденных). Кроме того недостаточная концентрация VII фактора может наблюдаться при заболеваниях печени (нарушение синтеза), или повышенном потреблении фактора (ДВС-синдром), что также удлиняет ПТВ. При МНО выше 5,0 — наблюдается высокий риск кровотечения, при МНО ниже 0,5 — высокий риск тромбообразования. Нормальные значения МНО у здоровых индивидуумов от 0,8 до 1,3. При терапии варфарином — целевой уровень МНО 2,0-3,0, хотя в отдельных случаях, например при наличии искусственного механического клапана сердца, в периоперационный период может потребоваться более высокий целевой уровень МНО.
Состояние ПТВ АЧТВ Время кровотечения Тромбоциты| дефицит витамина К или терапия варфарином | Удлинено | Без изменений | ||
| ДВС-синдром | Удлинено | Удлинено укорочено или норма | Удлинено | Снижены |
| Болезнь Виллебранда | Не изменено | Удлинено | Не изменено | |
| Гемофилия | Не изменено | Удлинено | Не изменено | |
| Терапия аспирином | Не изменено | Удлинено | Не изменено | |
| Тромбоцитопения | Не изменено | Удлинено | Снижены | |
| Печеночная недостаточность (ранняя стадия | Удлинено | Не изменено | Не изменено | |
| Печеночная недостатоность (поздняя стадия) | Удлинено | Удлинено | Снижены | |
| Уремия | Не изменено | Удлинено | Не изменено | |
| Врожденная афибириногенемия | Удлинено | Удлинено | Не изменено | |
| Дефицит фактора V | Удлинено | Не изменено | ||
| Дефицит фактора X | Удлинено | Не изменено |
.
Факторы, влияющие на точность
Волчаночный антикоагулянт, циркулирующий ингибитор, предрасполагающий к тромбозу, влияет на результаты ПТВ в зависимости от используемой методики. Вариации активности реагента (тканевого фактора) приводят к снижению точности МНО,несмотря на попытки международной стандартизации ПТВ (введения МНО) в 2005 году все еще сохранялись значительные различия в показателях, определяемых в разных лабораториях.
Статистика
Ежегодно в мире выполняется около 800 млн анализов МНО/ПТВ.
Экспресс-определение
Кроме лабораторного метода определения МНО, описанного выше, экспресс-метод, позволяющий мониторировать МНО в домашних условиях, становится все более популярным. Новое поколение устройств и реагентов для экспресс-тестов позволяют получать результаты, близкие по точности к лабораторным. Обычно в домашних условиях используют портативные устройства, например Коагучек Роше (Roche Coaguchek S) или Гемосенс МНО (HemoSense INRatio).
См. также
- Тромбоэластография
- Тест генерации тромбина (тромбиновый потенциал, эндогенный тромбиновый потенциал)
- Тромбодинамика
- Активированное частичное тромбопластиновое время (АЧТВ)
Примечания
- ↑ Warfarin Therapy Management in Adults. Архивировано из первоисточника 27 июля 2012.
- ↑ Fritsma, George A. «Evaluation of Hemostasis.» Hematology: Clinical Principles and Applications . Ed. Bernadette Rodak. W.B. Saunders Company: Philadelphia, 2002. 719-53. Print
Анализ прямых затрат ассоциированных с применением варфарина у пациентов с фибрилляцией предсердий
Категории:- Гематология
- Кровь
Wikimedia Foundation. 2010.
dic.academic.ru
Повышено протромбиновое время: что делать и как привести в норму. Что такое "протромбиновое время"
Довольно часто при специальных лабораторных тестах обнаруживается, что у пациента повышено протромбиновое время. О чем может свидетельствовать подобное изменение? Насколько опасным является такое состояние? Зачем нужно определять протромбиновое время, и кому показаны данные анализы? Эти вопросы интересуют многих.
Что такое протромбиновое время?
Ни для кого не секрет, что процессы свертывания крови крайне важны для нормального функционирования человеческого организма. Кроме того, в крови содержатся специфические факторы, которые препятствуют повышенной свертываемости, тем самым предупреждая образование тромбов и закупорку сосудов. Баланс в работе этих двух разделов обеспечивает нормальную работу всех систем органов.
Для того чтобы понять, что представляет собой протромбиновое время, нужно рассмотреть общий механизм свертывания. Повреждение сосудистой стенки вызывает активацию специального комплекса ферментов, которые обеспечивают формирование фибриновых нитей. В свою очередь эти нити становятся крепким каркасом для тромба, который. Система свертывания крови может запускаться двумя путями — при повреждении внешних или внутренних слоев сосуда.
Таким образом, протромбиновое время помогает выяснить, насколько быстро работает система свертывания крови при внешней активации.
Протромбиновое время, МНО и протромбиновый индекс — что это?
Естественно, скорость свертывания крови при повреждении внешних слоев сосудистой стенки не является абсолютным показателем. Кстати, ПВ в норме должно составлять от 11 до 16 секунд, и для того чтобы получить точные данные о работе организма, необходимы дополнительные анализы.
В современной медицине используется международное нормализированное отношение или МНО. При подобном исследовании протромбиновое время пациента сравнивают с таким же показателем нормализованной по международным стандартам плазмы. Формула выглядит примерно следующим образом: ПВ пациента/ПВ нормализированной плазмы (результат возводят в степень так называемого международного индекса чувствительности тромбопластина).
Протромбиновый индекс также определяет отношение ПВ контрольной плазмы к ПТ плазмы пациента, но в процентах. Кстати, в норме индекс должен составлять 95 – 100%.
Протромбиновое время по Квику на сегодняшний день является наиболее точным тестом. Это исследование помогает сравнить активность протромбинового комплекса пациента с показателями контрольной плазмы.
Показания к проведению исследований
На самом деле существует множество заболеваний и расстройств, которые сказываются на процессе свертываемости крови. Именно поэтому подобное исследование проводят достаточно часто. Например, его назначают пациентам с подозрением на тромбоз. Анализ также показан в том случае, если у больного обнаружены многочисленные гематомы и кровоизлияния неизвестного происхождения.
Это же исследование используют вместе с некоторыми другими процедурами для того, чтобы оценить работу печени. При подозрении на дефицит или нарушения обмена витамина К больных также отправляют на анализ. Протромбиновое время определяют и у беременных женщин, так как этот период жизни спряжен с некоторыми рисками.
Как проводят забор образцов?
 Для того чтобы определить протромбиновое время, необходима свежая плазма. Сначала проводят забор крови и у пациента. Кстати, образцы в данном случае берут из вены, помещают их в пробирку с цитратом натрия, который связывает ионы кальция.
Для того чтобы определить протромбиновое время, необходима свежая плазма. Сначала проводят забор крови и у пациента. Кстати, образцы в данном случае берут из вены, помещают их в пробирку с цитратом натрия, который связывает ионы кальция.
На самом деле какая-то особая подготовка для тестирования не требуется. Кровь сдают натощак, поэтому в большинстве лабораторий забор крови проводят в утреннее время (до 11 часов). Скорее всего, результаты анализов вы получите уже на следующий день. Стоит также отметить, что некоторые факторы могут исказить результаты, поэтому перед проведением тестирования обязательно проконсультируйтесь у врача.
Как определяют протромбиновое время в лабораторных условиях?
Определение протромбинового времени — процедура сравнительно простая. Как уже упоминалось, после забора кровь смешивают с цитратом калия и доставляют в лабораторию. Далее образец перемешивают и закладывают в центрифугу при температуре 37 оС. После этого в образец добавляют необходимое количество кальция, а затем и тканевый фактор свертывания крови. Затем засекают время, за которое образуется тромб. Как уже упоминалось, оно должно составлять 11–16 секунд.
Повышение показателей
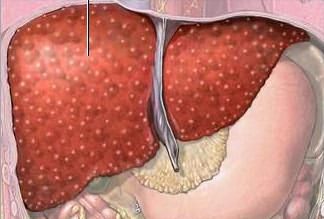 Если повышено протромбиновое время — это опасно? К сожалению, результаты тестирования далеко не всегда соответствуют нормальным значением. При каких нарушениях повышено протромбиновое время?
Если повышено протромбиновое время — это опасно? К сожалению, результаты тестирования далеко не всегда соответствуют нормальным значением. При каких нарушениях повышено протромбиновое время?
- Существуют некоторые врожденные заболевания, сопровождающиеся дефицитом факторов свертывания крови.
- В некоторых случаях недостаточное количество факторов свертывания является приобретенным. В частности, подобно состояние наблюдается при ряде аутоиммунных болезней и амилоидозе.
- Подобное изменение ПВ наблюдается при заболеваниях печение и печеночной недостаточности.
- Причиной может быть и ДВС-синдром.
- При развивающемся гиповитаминозе К также повышено протромбиновое время. В свою очередь дефицит этого витамина может наблюдаться при дисбактериозе, синдроме мальабсорбции, а также некоторых болезнях желчного пузыря и поджелудочной железы.
- К повышению ПВ приводит прием некоторых антикоагулянтов.
- Массивное переливание крови также может сказаться на результатах исследования.
Если показатель понижен
У некоторых пациентов протромбиновое время понижено — тромб (кровяной сгусток) образуется намного быстрее, чем требуется. Это также опасное состояние, которое чревато развитием закупорки сосудов.
Довольно часто понижение ПВ свидетельствует о наличии или риске развития тромбоза, что крайне опасно, так как нередко является угрозой для жизни пациента. Уменьшение показателя нередко связано с приемом определенных групп гормональных контрацептивов. Причиной также может быть полицитемия. У беременных женщин кровь сворачивается намного быстрее в третьем триместре беременности.
Что может повлиять на достоверность анализов?
Сразу же стоит отметить, что существует множество факторов, которые в той или иной мере могут повлиять на результат анализа. Как уже упоминалось, прием антикоагулянтов и некоторых гормональных лекарств может увеличить длительность образования тромба. Но есть и некоторые другие ограничения.
В частности, результаты исследования будут ложными в том случае, если вы принимаете аспирин, барбитураты, лекарства, содержащие витамин К. Кроме того, на протромбиновое время влияют и некоторые группы антибиотиков.
Проблемы с пищеварением также могут сказаться на результатах анализа. В частности, затяжная диарея или частая рвота приводят к обезвоживанию. Кроме того, при подобных расстройствах нарушаются процессы всасывания витаминов и минералов, в том числе и токоферола (витамин К).
Если вы употребляете продукты, которые содержат в себе большое количеств витамина К, то результаты тестирования могут быть неточными. За несколько дней до анализа ограничьте количество свиной и говяжьей печени, соевых продуктов, гороха, зеленого чая, капусты, зелени и брокколи.
На процесс свертывания крови влияет и злоупотребление алкоголем, поэтому, опять же, за несколько дней до тестирования от спиртных напитков стоит отказаться.
К факторам, влияющим на ПВ, можно отнести прием слабительных препаратов и некоторых гомеопатических лекарств.
Если вы принимаете какие-нибудь лекарственные средства, то обязательно сообщите об этом врачу. Расскажите специалисту об особенностях своего рациона и присутствующих проблемах со здоровьем. В противном случае анализ будет не информативным, а врач может назначить совершенно неподходящие препараты.
Зачем определять протромбиновое время беременной женщине?
 Ни для кого не секрет, что во время вынашивания ребенка организм женщины (особенно кровеносная и эндокринная система) претерпевает значительные изменения. Именно поэтому определять протромбиновое время при беременности крайне важно.
Ни для кого не секрет, что во время вынашивания ребенка организм женщины (особенно кровеносная и эндокринная система) претерпевает значительные изменения. Именно поэтому определять протромбиновое время при беременности крайне важно.
У некоторых женщин в этот период повышается свертываемость крови, что приводит к тромбозу и закупорке сосудов, несущих кровь к организму ребенка. При отсутствии своевременного лечения подобное нарушение может привести к ДВС-синдрому и даже смерти плода.
С другой стороны, во время беременности кровь может и слишком сильно разжижаться. В таких случаях есть большой риск массивных кровопотерь, особенно во время родов. Определение протромбинового времени дает возможность врачу вовремя выявить то или иное нарушение и предупредить развитие осложнений.
fb.ru
Читайте также
![Определение времени в английском языке онлайн Определение времени в английском языке онлайн]() Определение времени в английском языке онлайн
Определение времени в английском языке онлайн![Способы определения времени рефлекса Способы определения времени рефлекса]() Способы определения времени рефлекса
Способы определения времени рефлекса![Определение времени свертывания крови Определение времени свертывания крови]() Определение времени свертывания крови
Определение времени свертывания крови![Определение протромбинового времени Определение протромбинового времени]() Определение протромбинового времени
Определение протромбинового времени![16 16 Значение времени 16 16 Значение времени]() 16 16 Значение времени
16 16 Значение времени![Электрический ток определение Электрический ток определение]() Электрический ток определение
Электрический ток определение![21 21 Значение времени 21 21 Значение времени]() 21 21 Значение времени
21 21 Значение времени![23 23 Значение времени 23 23 Значение времени]() 23 23 Значение времени
23 23 Значение времени![3 Закон ньютона определение 3 Закон ньютона определение]() 3 Закон ньютона определение
3 Закон ньютона определение![Акт определение Акт определение]() Акт определение
Акт определение![Анкета определение Анкета определение]() Анкета определение
Анкета определение![Архитектура определение Архитектура определение]() Архитектура определение
Архитектура определение
 Определение времени в английском языке онлайн
Определение времени в английском языке онлайн Способы определения времени рефлекса
Способы определения времени рефлекса Определение времени свертывания крови
Определение времени свертывания крови Определение протромбинового времени
Определение протромбинового времени 16 16 Значение времени
16 16 Значение времени Электрический ток определение
Электрический ток определение 21 21 Значение времени
21 21 Значение времени 23 23 Значение времени
23 23 Значение времени 3 Закон ньютона определение
3 Закон ньютона определение Акт определение
Акт определение Анкета определение
Анкета определение Архитектура определение
Архитектура определение